Вентральная грыжа
Вентра́льная гры́жа (ВГ) — это заболевание, характеризующееся дефектом в передней брюшной стенке, через которое содержимое брюшной полости выходит под наружные покровы тела. Основным визуальным проявлением является грыжевое выпячивание на животе, которое увеличивается при кашле и натуживании и может уменьшаться или исчезать в положении лежа. К симптомам относятся дискомфорт и тянущие боли в области грыжевого выпячивания, чувство тяжести в животе, а при больших размерах грыжи возможно развитие кишечной непроходимости и иных осложнений[1].
История[править]
Историческое развитие хирургии грыж началось с фундаментальных анатомических описаний. В XIX веке Джозеф Гринфельтт описал грыжу верхнего поясничного треугольника (треугольник Гринфельтта — Лессхафта), тогда как французский хирург Жан Луи Пети идентифицировал нижний поясничный треугольник, носящий его имя. Немецкий хирург Август Готтлиб Рихтер описал особый тип грыжи, затрагивающий только одну сторону кишечной стенки, которая может приводить к странгуляции и перфорации вследствие ишемии без развития типичной кишечной непроходимости[2].
В 1880—1890-х годах послеоперационные ВГ были выделены в отдельную хирургическую патологию. Первоначально применялось простое ушивание дефекта, а также методики с использованием ротационных лоскутов. Знаковым событием середины 1940-х годов стало использование танталовой сетки для пластики ВГ. В последующие десятилетия хирурги активно экспериментировали с различными материалами: нейлоновая сетка, шёлковая тафта, а в 1963 году Юшер описал применение вязаной полипропиленовой сетки[2].
В середине 1980-х годов Лихтенштейн предложил протезирующую пластику паховых дефектов, а Стотпа в тот же период разработал методику размещения большого полиэстерового протеза в предбрюшинном пространстве. Начало 1990-х ознаменовалось развитием лапароскопических методик: Шульц представил серию лазерных герниорафий, а Попп и Корбитт независимо доказали состоятельность лапароскопического подхода. Важными вехами стали разработка в 1993 году тотального экстраперитонеального доступа МакКерноном и Лоусом и трансперитонеального доступа, основанных на принципах Рива и Стотпа с размещением большого сетчатого протеза для покрытия всех потенциальных дефектов. Первая лапароскопическая пластика вентральной грыжи была выполнена ЛеБланом в 1993 году. В 1996 году Той модифицировал технику, отдав предпочтение политетрафторэтилену для предотвращения образования спаек[2].
Классификация[править]
По своему происхождения ВГ делятся на[1]:
- врождённые (первичные);
- приобретённые (вторичные).
Согласно классификации Европейского общества герниологов первичные ВГ классифицируются следующим образом[3]:
- по локализации:
- срединные (эпигастральные и пупочные);
- латеральные (грыжа спигелиевой линии и поясничная).
- по размерам:
- малые (до 2 сантиметров);
- средние (от 2 до 4 сантиметров);
- большие (больше 4 сантиметров).
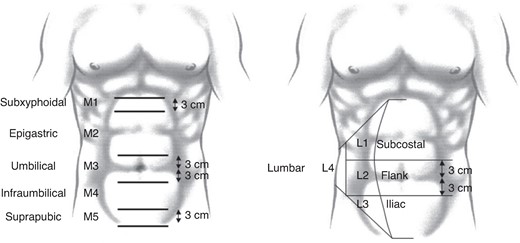
Согласно классификации Европейского общества герниологов послеоперационные вентральные грыжи классифицируются следующим образом[3]:
| Локализация | Подтип | Обозначение |
|---|---|---|
| Срединная (Midline) | Подмечевидная (Subxiphoidal) | M1 |
| Надчревная (Epigastric) | M2 | |
| Пупочная (Umbilical) | M3 | |
| Подпупочная (Infraumbilical) | M4 | |
| Надлобковая (Suprapubic) | M5 | |
| Латеральная (Lateral) | Подрёберная (Subcostal) | L1 |
| Боковая (Flank) | L2 | |
| Подвздошная (Iliac) | L3 | |
| Поясничная (Lumbar) | L4 | |
| Ширина (в сантиметрах) | < 4 см | W1 |
| ≥ 4 — 10 см | W2 | |
| ≥ 10 см | W3 |
Этиология[править]
Причины возникновения ВГ можно разделить на две основные категории: приобретённые и врождённые. К распространённым причинам приобретённых ВГ относятся перенесённые операции, приводящие к послеоперационной грыже, травмы, а также повторяющиеся нагрузки на естественно слабые участки брюшной стенки. Ожирение также является важным предрасполагающим фактором, поскольку оно растягивает и ослабляет фасцию живота. В частности, повторяющиеся циклы набора и снижения веса приводят к ослаблению соединительной ткани[1].
Патогенез[править]
Формирование ВГ представляет собой сложный патологический процесс, в основе которого лежит нарушение баланса между механическим давлением на брюшную стенку и прочностью её тканей. Ключевым патогенетическим механизмом является прогрессирующее ослабление соединительнотканных структур, прежде всего фасций и апоневрозов[1][4].
Наиболее значимым приобретённым фактором выступает хирургическое вмешательство. После любой операции, особенно после лапаротомии, прочность восстанавливающейся рубцовой ткани даже в идеальных условиях не превышает 80 % от исходной прочности фасции. При повторных операциях этот эффект приобретает кумулятивный характер, приводя к прогрессирующему снижению механической прочности тканей. Вторым обязательным компонентом патогенеза является хроническое или резкое повышение внутрибрюшного давления. Постоянные микротравмы от повторяющегося напряжения создают условия для постепенного расхождения тканей в наиболее слабом месте[4].
Таким образом, патогенез ВГ реализуется при сочетании двух условий: наличия «слабого места» в брюшной стенке (врождённого или приобретённого) и действия провоцирующих факторов, создающих избыточную нагрузку на этот дефект. Со временем это приводит к расширению существующего дефекта или формированию нового, через который под действием градиента давления происходит выпячивание брюшины с формированием грыжевого мешка, а в дальнейшем — и перемещение в него органов брюшной полости[4].
Эпидемиология[править]
Первичные ВГ стенки являются широко распространённой патологией. Согласно данным большинства исследований, их частота составляет примерно 10-15 случаев на 100 тысяч населения. При этом ультразвуковые исследования показывают, что до 25 % пациентов могут иметь малые бессимптомные пупочные грыжи, которые не требуют немедленного хирургического вмешательства[5].
Наиболее распространённая форма — пупочная грыжа — имеет возрастные и гендерные особенности: пик заболеваемости наблюдается в раннем детском возрасте (0-5 лет) у обоих полов, тогда как у взрослых она чаще встречается у мужчин пожилого возраста (61-70 лет) и у женщин среднего возраста (31-40 лет). Статистика России за 2023 год демонстрирует значительный объём хирургической помощи при этой патологии — было выполнено 47 987 плановых операций по поводу первичных пупочных грыж. Грыжи белой линии живота встречаются значительно реже пупочных и имеют свои эпидемиологические особенности: наиболее часто операции по этому поводу выполняются мужчинам в возрасте 51-70 лет и женщинам в возрасте 41-50 лет[5].
К редким формам ВГ относятся грыжи спигелиевой линии и поясничные грыжи. Грыжи спигелиевой линии составляют всего 0,1-2,0 % от всех ВГ, обычно встречаются в возрасте 40-70 лет, преимущественно у женщин. Ещё более редкой патологией являются первичные поясничные грыжи — в мировой литературе описано всего около 300 таких случаев. Они преимущественно односторонние и чаще встречаются у мужчин[5].
Диагностика[править]
Клиническая картина[править]
Клиническая картина при ВГ характеризуется специфическими симптомами. Ведущим проявлением заболевания служит грыжевое выпячивание, которое закономерно появляется или увеличивается при вертикальном положении тела и физическом напряжении, тогда как в положении лёжа оно обычно самостоятельно или при лёгком ручном пособии исчезает. Вторым ключевым симптомом является болевой синдром, локализующийся в области грыжи и усиливающийся при физической активности, ходьбе и резких движениях. По мере прогрессирования патологии присоединяются диспепсические расстройства, включающие тошноту, отрыжку, метеоризм и нарушения стула по типу запоров. Для заболевания характерно постепенное, медленное развитие. Грыжевое выпячивание прогрессивно увеличивается в размерах, формируя округлое или овальное образование. При длительном существовании, особенно в случае пупочных грыж, возможно достижение гигантских размеров с утратой возможности вправления, появлением постоянных болей в поясничной области и развитием выраженных функциональных ограничений. С увеличением размеров грыжи наблюдается значительное снижение физической активности пациентов и устойчивое нарушение их трудоспособности[5].
Инструментальные исследования[править]
При рентгенологическом исследовании характерными признаками грыжи являются визуализация петель кишечника с газом за пределами брюшной полости. При подозрении на ущемлённую грыжу выполнение обзорных рентгенограмм брюшной полости в вертикальном и горизонтальном положениях позволяет выявить признаки кишечной непроходимости в виде уровней жидкости. Наибольшую диагностическую ценность имеет герниография — методика с осторожным введением водорастворимого контраста через брюшную стенку, которая эффективно выявляет скрытые формы грыж, а также мелкие рецидивные грыжи, плохо определяемые при пальпации[5][6].
Компьютерная томография с пероральным и внутривенным контрастированием позволяет достоверно идентифицировать расположенное вне брюшной полости положение петель кишечника, мочевого пузыря или иных органов брюшной полости. Метод особенно эффективен для диагностики редко встречающихся грыж, таких как спигелиева, а также в ситуациях, когда особенности телосложения пациента (например, выраженное ожирение) не позволяют провести качественное физикальное обследование[6].
При ультразвуковом исследовании грыжи визуализируются как выпячивание брюшины с содержимым (петли кишечника, сальник) через дефект в мышечно-апоневротическом слое. Для спигелиевых грыжа характерно обнаружение кишечных петель или сальника в межмышечных пространствах. При осложнённых грыжах метод позволяет выявить признаки ущемления — утолщение стенки кишечника, свободную жидкость в грыжевом мешке, нарушение кровотока при допплерографии[5][6].
Консультации специалистов[править]
При наличии сопутствующих заболеваний перед хирургическим вмешательством необходимы обязательные консультации профильных специалистов — кардиолога, пульмонолога, эндокринолога и других врачей в зависимости от патологии пациента. Это позволяет комплексно оценить операционные риски, оптимизировать состояние больного перед вмешательством и разработать оптимальную тактику ведения в периоперационном периоде[5].
Дифференциальная диагностика[править]
Дифференциальная диагностика ВГ проводится со следующими заболеваниями: диастаз прямых мышц живота, абсцесс, серома, послеоперационная гематома, лимфаденопатия, злокачественное новообразование мягких тканей, гематома влагалища прямой мышцы живота[1][6].
Осложнения[править]
К возможным осложнениям при ВГ относятся: инфицирование сетчатого имплантата после операции, дыхательные осложнения ввиду компартмент-синдрома, смещение сетчатого имплантата, необходимость в искусственной вентиляция лёгких, кишечная непроходимость, синдром Бадда — Киари[1][6].
Лечение[править]
Выбор оптимальной хирургической тактики при ВГ определяется комплексом факторов, среди которых ключевое значение имеют размер и локализация дефекта, наличие осложнений и общее состояние пациента. При пластике грыжевых ворот доминируют два основных доступа: открытый и лапароскопический, причём использование сетчатых имплантатов стало стандартом лечения, поскольку достоверно снижает частоту рецидивов по сравнению с традиционной аутопластикой[5].
Среди открытых методик наиболее распространены техники Onlay (с установкой сетчатого протеза поверх апоневроза после ушивания дефекта), Sublay (с размещением имплантата в ретромускулярном пространстве под мышечно-апоневротическим слоем) и IPOM (с интраперитонеальной фиксацией сетки). Лапароскопические подходы включают различные модификации: лапароскопическая интраабдоминальная герниопластика IPOM и её усовершенствованный вариант IPOM+ с обязательным ушиванием грыжевых ворот, тотальная экстраперитонеальная пластика eTEP, а также трансабдоминальная преперитонеальная методика TAPP. Каждый из методов имеет специфические показания и технические особенности, определяющие область его применения[5].
Особого внимания требуют клинические ситуации с развитие осложнений[5]:
- при ущемлённых грыжах необходимо экстренное хирургическое вмешательство с обязательной оценкой жизнеспособности ущемлённых органов и решением вопроса об их резекции;
- в условиях инфицированного операционного поля предпочтение отдаётся аутопластическим методикам, поскольку установка синтетического протеза сопряжена с высоким риском инфекционных осложнений;
- для пациентов с сопутствующим циррозом печени плановое вмешательство проводится только после достижения компенсации печёночной функции.
Прогноз[править]
В целом пациенты с неосложненными ВГ имеют благоприятный прогноз и хорошо переносят лечение. Однако ситуация кардинально меняется при развитии осложнений: в этих случаях уровень летальности достигает 10 %. Даже успешно выполненное хирургическое вмешательство по поводу грыжи или её осложнений может сопровождаться определёнными рисками для пациента. Наиболее значимыми из них являются вероятность развития послеоперационной раневой инфекции и формирования внутрибрюшных спаек. Кроме того, сохраняется риск рецидива заболевания — грыжа может повторно появиться в той же области даже после корректно выполненной хирургической коррекции[6].
Прогноз пациентов после герниопластики значительно варьируется и в первую очередь зависит от исходных условий операции. Наибольшее прогностическое значение имеет характер хирургического вмешательства: экстренные операции по поводу ущемления с резекцией кишки сопряжены с более высокой частотой осложнений и рецидивов, поскольку в таких случаях рана классифицируется как контаминированная, а использование синтетических сетчатых имплантатов противопоказано[1].
Диспансерное наблюдение[править]
После операции по поводу ВГ рекомендуется ежегодное диспансерное наблюдение у хирурга в течение трёх лет. Каждый диспансерный приём включает комплексное обследование: сбор активных жалоб пациента, физикальный осмотр с пальпацией передней брюшной стенки для оценки состояния послеоперационной зоны. При наличии клинических показаний программа наблюдения может быть дополнена ультразвуковыми исследованиями — ультразвуковое исследование мягких тканей в области выполненной герниопластики, так и комплексное ультразвуковое исследование органов брюшной полости для исключения осложнений и своевременного выявления возможных рецидивов[5].
Профилактика[править]
В настоящее время не существует надёжных методов первичной профилактики ВГ, поскольку невозможно повлиять на основные предрасполагающие факторы развития этого заболевания. Для предотвращения рецидивов грыжи и формирования послеоперационных ВГ пациентам в восстановительном периоде рекомендуется соблюдать комплекс мер. К ним относятся: полный отказ от курения, ограничение продолжительных и тяжёлых физических нагрузок, а также профилактика и лечение заболеваний, способствующих повышению внутрибрюшного давления (хроническая обструктивная болезнь лёгких, простатит и хронические запоры)[5].
Примечания[править]
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 1,6 J. Smith, J. D. Parmely. Ventral Herniaанглийский. Statpearls (08/08/2023). Проверено 22/11/2025.
- ↑ 2,0 2,1 2,2 Diaz J.J. A Brief Historical Review of Surgical Treatment of Herniaангл. // Advances in Laparoscopy of the Abdominal Wall Hernia. — 2014. — DOI:10.1007/978-1-4471-4700-8_1
- ↑ 3,0 3,1 Muysoms F.E., Miserez M., Berrevoet F. et al. Classification of primary and incisional abdominal wall herniasангл. // Hernia. — 2009. — том 13. — С. 407—414. — DOI:10.1007/s10029-009-0518-x
- ↑ 4,0 4,1 4,2 Joppin V., Masson C., Bendahan D., Bege T. A review of ventral hernia biomechanicsангл. // Journal of the Mechanical Behavior of Biomedical Materials. — 2026. — том 173. — С. 107159. — DOI:10.1016/j.jmbbm.2025.107159
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 5,11 Всероссийская общественная организация "Общество герниологов", Общероссийская общественная организация "Российское общество хирургов" Прочие первичные грыжи брюшной стенкирусский. Министерство Здравоохранения Российской Федерации (18.11.2024). Проверено 22 ноября 2025.
- ↑ 6,0 6,1 6,2 6,3 6,4 6,5 А. A. Rather Abdominal Herniasанглийский. Medscape (16/03/2023). Проверено 22/11/2025.
Литература[править]
- Кубышкин В.А., Агапов М.А., Давлятов М.Р., Какоткин В.В. Вентральные грыжи и экстрацеллюлярный матрикс соединительной тканирус. // Хирургия. Журнал им. Н.И. Пирогова. — 2020. — № 2. — С. 62—67. — DOI:10.17116/hirurgia202002162
- Henriksen N.A., Bougard H., Gonçalves M.R., Hope W., Khare R., Shao J., Quiroga-Centeno A.C., Deerenberg E.B. Primary ventral and incisional hernias: comprehensive reviewангл. // BJS Open. — 2025. — том 9. — № 1. — С. zrae145. — DOI:10.1093/bjsopen/zrae145
- Давлатов А. А., Курбанов У. А., Джанобилова С. М., Исмоилов К. А. Лечение вентральных грыж // Вестник Авиценны. — 2010. — № 1.
- Стяжкина Светлана Николаевна, Казанцева Елена Геннадьевна, Бирюкова Евгения Викторовна Ущемлённые послеоперационные вентральные грыжи // Наука, техника и образование. — 2016. — № 4 (22).
Одним из источников, использованных при создании данной статьи, является статья из википроекта «Рувики» («ruwiki.ru») под названием «Вентральная грыжа», расположенная по адресу:
Материал указанной статьи полностью или частично использован в Циклопедии по лицензии CC-BY-SA 4.0 и более поздних версий. Всем участникам Рувики предлагается прочитать материал «Почему Циклопедия?». |