Синдром гипериммуноглобулинемии E
Синдром гипериммуноглобулинемии E
Синдро́м гипериммуноглобулинеми́и E (hyper immunoglobulin E recurrent infection syndromе), синдром Иова (Job’s syndrome), синдром Бакли (Buckley syndrome). — редкий первичный иммунодефицит, характеризующийся рецидивирующими стафилококковыми абсцессами кожи, экземой, лёгочными инфекциями и повышенным уровнем IgE в сыворотке крови[1].
Синдром гипериммуноглобулинемии E начинается в младенческом возрасте. Тип наследования синдрома может быть аутосомно-доминантным или аутосомно-рецессивным[2].
Историческая справка[править]
В 1966 году американский педиатр Старки Дэвис (S.D. Davis) и соавторы впервые описали синдром Джоба у двух пациенток. Клиническая картина характеризовалась частыми пневмониями, синуситами, распространённой экземой, рецидивирующими «холодными» стафилококковыми инфекциями кожи (без признаков покраснения и локальной гипертермии, но с выделением гноя)[3][4]. Авторы назвали данный симптомокомплекс синдромом Иова, в честь библейского персонажа Иова, который страдал от множества болезненных язв и гнойников на теле.
В 1972 году педиатр Ребекка Бакли и её коллеги описали два клинических случая с характерной склонностью к рецидивирующим инфекциям, дерматитом и высоким уровнем иммуноглобулина E в крови. Этот симптомокомплекс позже был назван в честь исследовательницы синдромом Бакли.
В 1974 году иммунолог Гарри Хилл с коллегами повторно исследовал пациенток из работы Старки Дэвиса. В ходе обследования были обнаружены повышенные уровни IgE и нарушение хемотаксиса нейтрофилов, что подтвердило, что синдромы Иова и Бакли представляют собой одно и то же заболевание, впоследствии известное как синдром гипериммуноглобулинемии E[4].
Эпидемиология[править]
Ежегодная заболеваемость синдромом гипериммуноглобулинемии E оценивается примерно в 1: 1 000 000. Несмотря на то, что первоначально заболевание было описано у женщин, оно затрагивает оба пола, без этнического фактора. Семейный характер описывается лишь в редких случаях[5]. Предполагают, что заболевание наследственно обусловлено, с неполной пенетрантностью гена. К 2008 г. описано около 300 случаев; в России, по данным регистра первичных иммунодефицитов Института иммунологии ФМБА РФ (2006), — 25 больных[4].
Патогенез[править]
В 2007 г. две группы исследователей под руководством Стивена Холланда и Ёсиюки Минэгиси независимо друг от друга установили, что аутосомно-доминантный синдром гипериммуноглобулинемии E чаще всего обусловлен мутациями в гене STAT3. Мутации в гене STAT3 определяются у более чем 95 % обследованных пациентов с аутосомно-доминантным типом синдрома[4]. STAT3 — белок, который кодирует транскрипционный фактор, отвечающий за передачу сигнала от цитокинов, таких как IL-6, IL-10, IL-11, IL-17, IL −21, IL-22 и IL-23. Эти цитокины играют ключевую роль в развитии Th17-клеток и регуляции воспалительных реакций. В результате мутации в STAT3 нарушается дифференцировка Th17-клеток, которые ответственны за защиту организма от бактериальных и грибковых инфекций. Отсутствие нормальной функции Th17-клеток приводит к снижению сопротивляемости патогенам, что объясняет рецидивирующие инфекции кожи и лёгких у пациентов с синдромом Джоба[1]. Аномально высокая выработка IgE, вероятно, обусловлена усилением воздействия IL-4 на В-клетки в условиях отсутствия регулирующего влияния IL-10[4]. Изменение состояния костей и резорбтивные изменения объясняются нарушением гомеостаза костной ткани, в поддержании которого принимают участие цитокины семейства IL-6, так как их действие опосредуется через сигнальные пути гена STAT3[3]
В 2009 г. доктор медицины Карин Энгельгардт с международной командой соавторов выявили, что аутосомно-рецессивный тип синдрома ассоциирован с мутациями в гене DOCK8. Частота проявления мутации приближается к 100 %. DOCK8 участвует в регуляции миграции и функции Т-лимфоцитов и В-лимфоцитов, а также дендритных клеток. Мутации в этом гене приводят к нарушению клеточно-опосредованного иммунитета, что проявляется повышенной восприимчивостью к бактериальным, грибковым и в особенности к вирусным инфекциям[4]. Очень редко выявляется нулевая мутация в гене тирозинкиназы 2 (TYK2), что сопровождается недостаточностью врождённого и адаптивного иммунитета из-за нарушений в цитокиновых сигнальных путях, от которых зависит синтез IFN, IL 6, IL 10, IL 12 и IL 23[6].
Для части больных с синдромом Джоба характерно нарушение хемотаксиса нейтрофилов и моноцитов, что может быть причиной частых инфекций[4].
Клиническая картина[править]
Клиническая картина синдрома гипериммуноглобулинемии E включает множество симптомов, которые затрагивают как иммунную систему, так и другие органы и ткани. Синдром Джоба характеризуется необычайной подверженностью к тяжёлым стафилококковым инфекциям, хроническим кожным поражением, похожим на экзему, и развитию холодных абсцессов[4]. Заболевание проявляется уже в детском возрасте.
Кожные проявления[править]
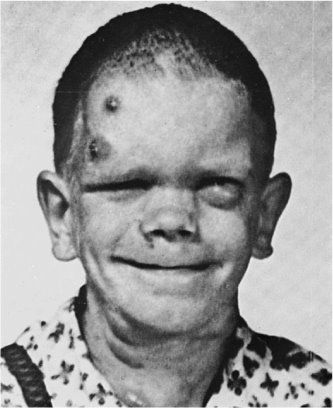
Высыпания обычно появляются в первые недели жизни в виде гнойничковых или экземоподобных элементов. При биопсии кожи может быть выявлен эозинофильный инфильтрат. Высыпания могут разрешиться или персистировать в виде экзематозного дерматита, ассоциированного с золотистым стафилококком[7]. Локализация сыпи в основном на лице, коже головы, сгибательных и разгибательных поверхностях конечностей. Рецидивирующие фурункулы и глубокие абсцессы наблюдаются у всех больных[4]. Для синдрома Джоба характерны рецидивирующие «холодные» стафилококковые абсцессы кожи, которые отличаются отсутствием эритемы и повышения местной температуры[5][7]. Частыми клиническими проявлениями являются кандидоз слизистых оболочек, онихомикоз[4].
Лёгочные проявления[править]
Часто развивается рецидивирующая пневмония, вызванная преимущественно золотистым стафилококком, и реже вызванная пневмококком и гемофильной палочкой. Пневмония может осложниться развитием рецидивирующих абсцессов лёгких, бронхоэктазов и пневматоцеле[5]. Пневматоцеле могут быть колонизированы нитевидными плесневыми грибами — аспергиллами. Вторичные инфекции трудно поддаются лечению и служат основной причиной заболеваемости и смертности у таких больных, в том числе вследствие лёгочного кровотечения[7].
Могут наблюдаться и другие инфекционные проявления, такие как хронический синусит, бронхит, рецидивирующий отит, иногда осложнённый мастоидитом, гингивит, септический артрит и остеомиелит[5]. У пациентов часто наблюдается выраженный дисбактериоз кишечника, вызванный стафилококком и дрожжевыми грибами. Повреждение тонкого кишечника, обусловленное дисбактериозом, приводит к нарушению его функций, что, в свою очередь, усугубляет течение болезни[4].
Неиммунологические проявления[править]
При синдроме гипериммуноглобулинемии E плейотропное действие STAT3 приводит к множественным изменениям, затрагивающим не только иммунную систему, но также черепно-лицевые, сосудистые структуры, опорно-двигательный аппарат и зубы[7].
У пациентов развиваются характерные черты лица, которые проявляются в позднем детском или в раннем подростковом возрасте. К ним относятся асимметрия лица, выступающий лоб, глубоко посаженные глаза, широкая переносица, массивный кончик носа, грубая кожа, прогнатизм и высокое изогнутое нёбо. Задокументированы также врождённые дефекты, такие как краниосиностоз и мальформация Арнольда-Киари I типа, что подчёркивает широкий спектр аномалий развития у этих пациентов[5].
Аномалии опорно-двигательного аппарата встречаются часто. К ним относятся гипермобильность суставов, сколиоз и остеопения. Гипермобильность суставов наблюдается примерно у 68 % пациентов. Она может привести к развитию дегенеративного заболевания суставов в молодом возрасте. Примерно у 50 % пациентов встречаются переломы при лёгких травмах, которые обусловлены сниженной плотностью костной ткани. Наиболее часто встречаются переломы рёбер и длинных трубчатых костей. Сколиоз различной степени тяжести наблюдается примерно у 60 % пациентов[5].
Возможными проявлениями являются аномалии дентиногенеза. Примерно у 70 % пациентов наблюдается задержка выпадения трёх и более молочных зубов. Это связано с нарушением резорбции корней молочных зубов, что препятствует своевременному прорезыванию постоянных зубов и может требовать хирургического вмешательства для устранения ретенции[1].
Сосудистые изменения включают извитость или расширение артерий среднего калибра, коронарные, церебральные и аортальные аневризмы. В некоторых случаях выявляются врождённые аномалии коронарных артерий, что увеличивает риск сердечно-сосудистых осложнений[1].
Глазные осложнения включают ксантелазмы, халязионы, косоглазие и отслоение сетчатки[5].
Пациенты с синдромом гипериммуноглобулинемии E подвержены повышенному риску развития онкологических заболеваний, особенно таких, как неходжкинская лимфома и лимфома Ходжкина. Помимо лимфом, у пациентов могут развиваться другие виды опухолей, особенно в условиях хронического воспаления и ослабленного иммунитета[1].
Особенности аутосомно-рецессивного синдрома гипериммуноглобулинемии E[править]
При аутосомно-рецессивном гипер-IgE синдроме не возникает пневматоцеле, не наблюдаются деформации скелета, лица и зубов. Однако пациенты склонны к тяжёлым инфекционным заболеваниям, включая повторяющиеся пневмонии. Характерной чертой является хроническая инфекция контагиозным моллюском, которая вызывает значительные рубцовые изменения на коже. Также часто встречаются кожные проявления инфекций, вызванных вирусами Herpes simplex и Herpes zoster. Нередко развиваются серьёзные неврологические нарушения, вплоть до гемиплегии[4].
Диагностика[править]
Лабораторная диагностика[править]
У всех пациентов обнаруживается заметное повышение уровня IgE в сыворотке крови. При синдроме Джоба его концентрация может превышать 2000 МЕ/мл. Уровни IgG, IgA, IgM, как правило, в пределах нормы[8]. В общем анализе крови у более 90 % пациентов обнаруживается эозинофилия. Количество лейкоцитов обычно находится в пределах нормы. У всех больных выявляются антитела к золотистому стафилококку и/или дрожжам рода Candida[4].
Для подтверждения диагноза может проводиться секвенирование гена STAT3 при аутосомно-доминантной форме синдрома гипериммуноглобулинемии E или гена DOCK8 при аутосомно-рецессивной форме. Выявление мутаций в генах считается основным диагностическим критерием[1].
Инструментальная диагностика[править]
Рентгенография и компьютерная томография органов грудной клетки позволяют выявить пневмонии, абсцесс лёгких. Особенностью синдрома гипериммуноглобулинемии E является развитие пневматоцеле — кистозных полостей в лёгких, которые визуализируются на компьютерной томографии. Рентгенография длинных костей, позвоночника и черепа позволяет выявить такие изменения, как сколиоз, остеопороз, патологические переломы и аномалии зубов. В некоторых случаях могут потребоваться дополнительные методы визуализации, например, денситометрия для оценки плотности костной ткани.
При проведении мультиспиральной компьютерной томографии и магнитно-резонансной томографии у больных можно выявить аневризмы и извитость коронарных артерий[7]. Магнитно-резонансная томография головного мозга необходима при наличии неврологических симптомов, таких как головные боли, судороги или гемиплегии, которые могут быть следствием инфекционных осложнений, включая абсцессы головного мозга или менингиты.
Исследование кожи может проводиться при наличии выраженных кожных инфекций. В случае инфекций, вызванных Staphylococcus aureus, Molluscum contagiosum или Herpes simplex, возможно выполнение кожных биопсий для подтверждения наличия инфекционного процесса или исключения других дерматологических заболеваний.
Лечение[править]
На данный момент не существует методов, способных устранить основной дефект, связанный с гипер-IgE-синдромом[7]. Лечение синдрома Джоба представляет собой сложный процесс, который обычно обеспечивает лишь компенсацию симптомов[4]. Для профилактики бактериальных инфекций пациентам назначают антибиотики широкого спектра действия. Прекращение антибактериальной терапии часто приводит к рецидиву заболевания. Пациентам с рецидивирующими кандидозными инфекциями назначают противогрибковые препараты. Уход за кожей обычно включает профилактическую терапию антибиотиками против золотистого стафилококка и обработку хлоргексидином[7].
В некоторых случаях применяют внутривенное введение иммуноглобулина, который способствует снижению уровня IgE. Данная терапия применяется только у пациентов, которые не реагируют на стандартные подходы лечения[7].
Роль трансплантации костного мозга при гипер-IgE-синдроме остаётся не до конца изученной. В одном из первых случаев была проведена трансплантация костного мозга у 7-летней девочки, наблюдалось значительное улучшение состояния, но спустя несколько лет симптомы возобновились, несмотря на успешную приживаемость трансплантата. Другие исследования также указывают на ухудшение иммунной защиты и рост уровня IgE после процедуры. Однако предполагается, что своевременное проведение трансплантации костного мозга может замедлить развитие лёгочных осложнений и других заболеваний[7].
Прогноз[править]
Прогноз синдрома гипериммуноглобулинемии E часто оказывается тяжёлым, но своевременная диагностика и эффективная антибактериальная и антимикотическая терапия могут значительно улучшить исход. В то же время многие пациенты сталкиваются с серьёзными осложнениями, такими как пневмония или инфекции, вызванные микроорганизмами, такими как аспергиллы и синегнойная палочка, которые могут привести к летальному исходу в возрасте от 20 до 40 лет[4]. Тем не менее, при регулярном мониторинге и строгом соблюдении рекомендаций по лечению вероятность улучшения прогноза возрастает, и некоторые пациенты могут дожить до 50 лет и более[5].
См.также[править]
Примечание[править]
- ↑ 1,0 1,1 1,2 1,3 1,4 1,5 Yong P.F., Freeman A.F., Engelhardt K.R., Holland S., Puck J.M., Grimbacher B. An update on the hyper-IgE syndromesангл.. Arthritis Res Ther. (2012-11-30). Архивировано из первоисточника 6 октября 2024. Проверено 6 октября 2024.
- ↑ James Fernandez Hyper-IgE Syndromeангл.. MSD Manual (2023). Архивировано из первоисточника 6 октября 2024. Проверено 6 октября 2024.
- ↑ 3,0 3,1 А.К. Кантулаева, Н.Б. Кузьменко, Е.В. Дерипапа, Д.В. Юхачева, Е.А. Викторова, В.И. Бурлаков, А.Ю. Щербина Подходы к лечению аутосомно-доминантного гипер-IgE синдрома: клинический случайрус. // Вопросы гематологии/онкологии и иммунопатологии в педиатрии : Журнал. — 2018. — том 17. — № 4. — С. 75—81. — ISSN 2414-9314.
- ↑ 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 Зайцева О.В. Синдром ГиперIgEрус. // Педиатрия. Журнал имени Г.Н. Сперанского : Журнал. — 2016. — том 95. — № 4. — ISSN 1990-2182.
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 5,7 Hafsi W., Yarrarapu S.N.S. Job Syndromeангл.. StatPearls (2023-08-28). Архивировано из первоисточника 6 октября 2024. Проверено 6 октября 2024.
- ↑ Соботюк Николай Васильевич, Потрохова Е. А., Голочалова С. А., Бочанцев С. В., Харламова Т. Н., Стройлова Ю. А. Редкий первичный иммунодефицит — гипер-lgе-синдром: презентация случая и обзор литературырус. // Педиатрическая фармакология : Журнал. — 2013. — № 1. — С. 54—61. — ISSN 2500-3089.
- ↑ 7,0 7,1 7,2 7,3 7,4 7,5 7,6 7,7 7,8 Анаев Э.Х. Синдром гипериммуноглобулинемии Ерус. // Практическая пульмонология : Журнал. — 2017. — № 3. — С. 58—65. — ISSN 2409-756X.
- ↑ Беловолова Розалия Александровна, Маврина Лариса Валерьевна, Беловолова Екатерина Викторовна, Овсянникова Мария Юрьевна (дата обращения: 10.10.2024). Гипериммуноглобулинемия е: причины, иммунологические механизмы, диагностическая значимость, показания к оптимизации терапиирус. // Главврач Юга России : Журнал. — 2021. — № 2. — С. 11—16. — ISSN 2686-8733.
Литература[править]
- Соботюк Николай Васильевич, Потрохова Е. А., Голочалова С. А., Бочанцев С. В., Харламова Т. Н., Стройлова Ю. А. Редкий первичный иммунодефицит — гипер-lgе-синдром: презентация случая и обзор литературы // Педиатрическая фармакология. — 2013. — № 1.
- Анаев Э. Х. Синдром гипериммуноглобулинемии Е // Практическая пульмонология. — 2017. — № 3.
- Беловолова Розалия Александровна, Маврина Лариса Валерьевна, Беловолова Екатерина Викторовна, Овсянникова Мария Юрьевна Гипериммуноглобулинемия Е: причины, иммунологические механизмы, диагностическая значимость, показания к оптимизации терапии // Главный врач Юга России. — 2021. — № 2 (77).
Одним из источников, использованных при создании данной статьи, является статья из википроекта «Рувики» («ruwiki.ru») под названием «Синдром гипериммуноглобулинемии E», расположенная по адресу:
Материал указанной статьи полностью или частично использован в Циклопедии по лицензии CC-BY-SA 4.0 и более поздних версий. Всем участникам Рувики предлагается прочитать материал «Почему Циклопедия?». |