AA-амилоидоз
АА-амилоидоз (вторичный амилоидоз, реактивный амилоидоз, воспалительный амилоидоз) — вторичная форма системного амилоидоза. Данное заболевание развивается на фоне хронических воспалительных процессов различной этиологии, хотя в редких случаях может иметь идиопатический характер. Белком-предшественником при этой форме амилоидоза выступает сывороточный амилоидный белок А — белок острой фазы воспаления, концентрация которого в крови значительно повышается при воспалительных реакциях. Патологическое отложение амилоидных фибрилл, образованных из фрагментов этого белка, составляет основу заболевания[1].
История[править]
В 1842 году патологоанатом Рокитанский впервые описал связь между хроническими воспалительными заболеваниями и развитием амилоидоза. В 1961 году Эрл Бендитт и Нилс Эриксен выделили из образцов пациентов с «вторичным» амилоидозом неизвестный белок. В 1971 году той же группе учёных удалось определить специфическую аминокислотную последовательность на N-конце этого белка. Год спустя, в 1972 году, Левин с коллегами сообщил о полной расшифровке последовательности белка, состоящего из 76 аминокислот. Выделенный белок получил название АА-амилоид, или амилоидный А-белок. В 1975 году с помощью антител к этому белку в сыворотке крови был обнаружен его предшественник — пептид из 104 аминокислот. Его назвали сывороточным амилоидом А (SAA)[2].
Этиология[править]
Основными причинами развития АА-амилоидоза выступают хронические заболевания, сопровождающиеся длительным воспалительным процессом. К ним относятся хронические инфекции, например, туберкулёз, остеомиелит, бронхоэктатическая болезнь, аспергиллёз и муковисцидоз. Значительную роль играют аутоиммунные и воспалительные ревматические болезни, в частности ревматоидный артрит, псориатический артрит, анкилозирующий спондилит, подагра, артериит Такаясу и болезнь Бехчета. Кроме того, АА-амилоидоз может развиться на фоне семейной средиземноморской лихорадки, TRAPS-синдрома и синдрома гипериммуноглобулинемии D. Также в группу риска входят пациенты со злокачественными опухолями, например, лимфогранулематоз, лимфомы, макроглобулинемия Вальденстрема и различные солидные новообразования[1].
Случаи развития АА-амилоидоза, которые не связаны с хроническими воспалительными заболеваниями, относятся к идиопатической форме АА-амилоидоза[3]
Генетическая предрасположенность также вносит значительный вклад в риск развития амилоидоза. Гены, кодирующие белки SAA, расположены на хромосоме 11. Наибольшее значение имеют изоформы SAA1 и SAA2, ассоциированные с амилоидозом[4].
Патогенез[править]
Патогенез АА-амилоидоза представляет собой каскад событий, запускаемых длительным воспалением. Ключевую роль в этом процессе играет SAA — белок острой фазы, синтез которого в печени резко возрастает под воздействием провоспалительных цитокинов (интерлейкин-1,-6 и фактор некроза опухоли-альфа)[4].
В норме SAA участвует в регуляции иммунного ответа и транспорте липидов, однако при хроническом воспалении его концентрация остаётся постоянно высокой. Это приводит к нарушению процессов сворачивания белка: растворимые молекулы SAA приобретают аномальную β-складчатую структуру и агрегируют в нерастворимые фибриллы, устойчивые к действию ферментов. Именно эти фибриллы образуют амилоидные отложения в тканях, нарушая функцию органов. Генетическая предрасположенность также вносит значительный вклад в риск развития амилоидоза. Наличие определённых аллелей повышает предрасположенность к заболеванию. Это связано с тем, что данный вариант белка более подвержен протеолизу матриксными металлопротеиназами, что способствует образованию амилоидогенных фрагментов[4].
Процесс образования амилоида приводит к повреждению клеток, разрушению тканей и дисфункции органов через механизмы, которые изучены не до конца[5].
Эпидемиология[править]
Заболеваемость АА-амилоидозом оценивается в 1-2случая на 1000000 человеко-лет. Согласно исследованиям, наблюдается тенденция к снижению распространённости данной формы амилоидоза по сравнению с другими типами. Крупное исследование, включившее более 16 тысяч пациентов, показало, что на долю АА-амилоидоза приходится лишь около 2,9 % всех случаев амилоидоза. Исторически средний возраст на момент установления диагноза составлял около 50 лет, однако, по данным исследований, он увеличивается до 70 лет. Мужчины заболевают несколько чаще, чем женщины[4].
Диагностика[править]
Клиническая картина[править]
АА-амилоидоз может поражать множество органов: почки, печень, желудочно-кишечный тракт, периферические нервы, сердце, сосуды, лёгкие, кожу и мягкие ткани. Клиническая картина заболевания зависит от того, какие именно органы вовлечены в патологический процесс[4].
Наиболее часто страдают почки. У половины больных развивается нефротический синдром, а примерно у 10 % на момент постановки диагноза уже присутствует почечная недостаточность.У трети пациентов наблюдается поражение желудочно-кишечного тракта с упорной диареей, устойчивой к стандартной терапии. Другие частые симптомы включают потерю веса, боль в животе, синдром мальабсорбции, макроглоссию, гастроэзофагеальный рефлюкс, нарушение моторики пищевода, желудочные полипы и желудочно-кишечные кровотечения. Гепато- и спленомегалия проявляются по мере прогрессирования болезни, но печёночная недостаточность встречается крайне редко. В отличие от других типов амилоидоза, поражение сердца при АА-форме является относительно редкой причиной сердечной недостаточности[4].
Лабораторная диагностика[править]
Молекулярно-генетический анализ: возможно выявление мутаций в гене SAA методом секвенирования[4].
Инструментальная диагностика[править]
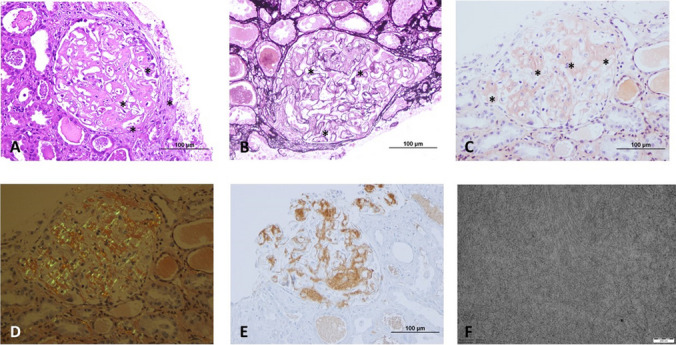
Гистологическое исследование биоптата почки: признаком амилоидоза является яблочно-зелёное двойное лучепреломление амилоида при окраске конго красным. Кроме того, при окраске гематоксилином и эозином амилоид имеет аморфный эозинофильный вид[6].
Дифференциальная диагностика[править]
Дифференциальная диагностика АА-амилоидоза проводится со следующими состояниями[6]:
- семейный амилоидоз с поражением почек;
- AL-амилоидоз;
- мембранозный гломерулонефрит;
- тромбоз почечной вены;
- мастоцитоз.
Осложнения[править]
Наиболее частым осложнением АА-амилоидоза является прогрессирование почечного повреждения с исходом в почечную недостаточность[1].
Лечение[править]
Основой лечения является воздействие на патогенетические механизмы заболевания, а именно — подавление индуцированной цитокинами выработки печенью белка SAA. Лечение подбирается индивидуально в зависимости от причины: инфекционные процессы требуют немедленного назначения антибиотиков, а ревматологические и аутовоспалительные заболевания — соответствующих противовоспалительных препаратов[4].
Опыт проведения трансплантации почки у пациентов с АА-амилоидозом описан в ряде медицинских центров. Крупнейшие исследования показывают, что выживаемость трансплантата сопоставима с таковой при других неамилоидных показаниях к пересадке[7].
Прогноз[править]
Прогноз при АА-амилоидозе вариабелен. Согласно данным исследований, медиана выживаемости составляет 11 лет. К факторам, ассоциированным с повышенным риском смертности, относятся пожилой возраст, повышенная концентрация сывороточного креатинина, высокая концентрация SAA, а также поражение сердца, поражение печени и наличие фонового заболевания[7].
Диспансерное наблюдение[править]
Не разработано.
Профилактика[править]
Не разработана.
Примечания[править]
- ↑ 1,0 1,1 1,2 Рамеев В.В., Моисеев С.В., Козловская Л.В. AA-амилоидоз при аутовоспалительных заболеванияхрус. // Клиническая фармакология и терапия : Журнал. — 2021. — том 30. — № 4. — С. 52—61. — ISSN 0869-5490. — DOI:10.32756/0869-5490-2021-4-52-61
- ↑ Harrison S., Cohen Y., Ioffe I., Bulvik S. An Historical Overview of the Amyloidosesангл. // IntechOpen. — 2022. — DOI:10.5772/intechopen.97826
- ↑ Brunger A.F., Nienhuis H.L.A., Bijzet J., Hazenberg B.P.C. Causes of AA amyloidosis: a systematic reviewангл. // Amyloid. — 2019. — том 27. — № 1. — С. 1—12. — DOI:10.1080/13506129.2019.1693359
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 4,7 Mirioglu S., Uludag O., Hurdogan O. et al. AA Amyloidosis: A Contemporary Viewангл. // Current Rheumatology Reports. — 2024. — том 26. — № 7. — С. 248—259. — DOI:10.1007/s11926-024-01147-8
- ↑ Merlini G., Seldin D.C., Gertz M.A. Amyloidosis: pathogenesis and new therapeutic optionsангл. // Journal of Clinical Oncology. — 2011. — том 29. — № 14. — С. 1924—1933. — DOI:10.1200/JCO.2010.32.2271
- ↑ 6,0 6,1 Bustamante J.G., Zaidi S.R.H. Amyloidosisангл. // StatPearls. — 2023.
- ↑ 7,0 7,1 Muchtar E., Dispenzieri A., Magen H. et al. Systemic amyloidosis from A (AA) to T (ATTR): a reviewангл. // Journal of Internal Medicine. — 2021. — том 289. — № 3. — С. 268—292. — DOI:10.1111/joim.13169
Литература[править]
- Козлов В.А., Сапожников С.П., Карышев П.Б., Фуфаева А.И., Александрова В.Ю., Васильева Ю.В. Тонзилогенный амилоидозрус. // Acta Medica Eurasica. — 2021. — № 2.
- Гуляева Е. С., Крауклис О. В., Гут Е. Ш., Епишкина А. А. Клинический случай: амилоидоз // Вятский медицинский вестник. — 2019. — № 4 (64). — DOI:10.24411/2220-7880-2019-10047
- Сахарова Ксения Владимировна, Красненко Светлана Олеговна, Димитрева Анастасия Евгеньевна, Эрдес Шандор Фёдорович Частота и клинико-лабораторные особенности анкилозирующего спондилита со вторичным АА-амилоидозом // Терапевтический архив. — 2025. — № 5. — DOI:10.26442/00403660.2025.05.203229
Одним из источников, использованных при создании данной статьи, является статья из википроекта «Рувики» («ruwiki.ru») под названием «AA-амилоидоз», расположенная по адресу:
Материал указанной статьи полностью или частично использован в Циклопедии по лицензии CC-BY-SA 4.0 и более поздних версий. Всем участникам Рувики предлагается прочитать материал «Почему Циклопедия?». |