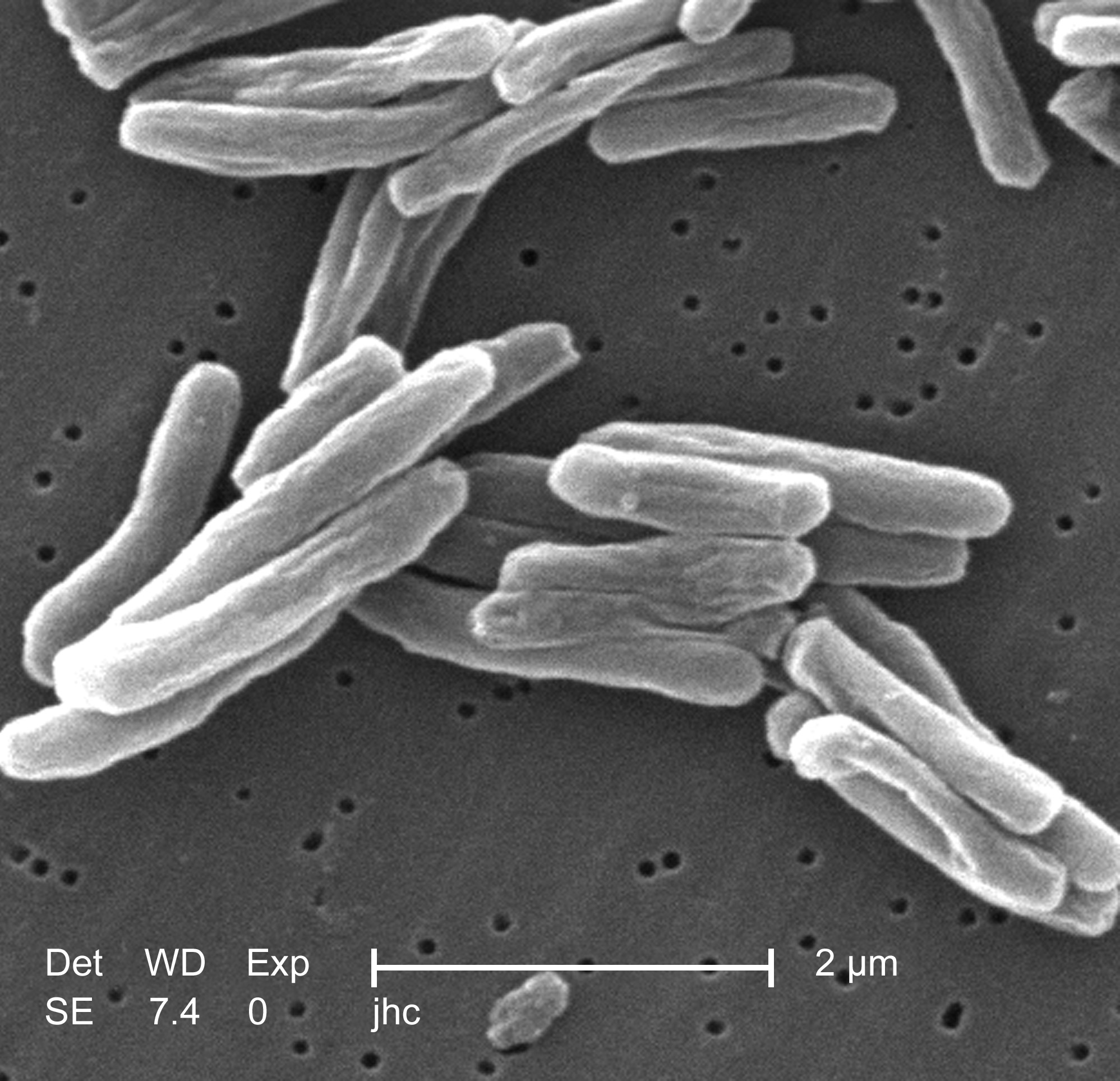
Туберкулёзный менингит
Туберкулёзный менингит
Туберкулёзный менинги́т — менингит туберкулёзной этиологии.
Заболевание возникает вследствие проникновения в головной мозг микобактерий туберкулёза. Проявляется продромальным синдромом. В отличие от менингитов другой этиологии, имеет весьма серьёзный прогноз, на 21-25 день болезни без применения противотуберкулёзных препаратов приводит к летальному исходу[1][2].
Историческая справка[править]
Туберкулёзный менингит был впервые описан в XVIII веке под названием «водянка мозга». В 1768 году шотландский врач Роберт Витт описал симптомы — головные боли, рвоту, судороги и нарушение сознания, однако связь с туберкулёзом не была установлена. В XIX веке французские врачи, включая Этьена Руфса де Лависона, начали находить на вскрытиях туберкулёзные гранулёмы в головном мозге пациентов. В 1830-х годах Руфс де Лависон предположил, что воспаление мозговых оболочек и накопление жидкости в мозге связано с туберкулёзной инфекцией. Эти выводы подтвердили исследования других врачей, показавших, что болезнь часто сопровождалась лёгочной формой туберкулёза. В 1882 году Роберт Кох открыл возбудителя туберкулёза — бактерию Mycobacterium tuberculosis, что окончательно подтвердило туберкулёзную природу заболевания. В 1891 году Генрих Квинке разработал метод люмбальной пункции, который позволил диагностировать туберкулёзный менингит при жизни пациента[3].
Этиология[править]
Этиология туберкулёзного менингита связана с проникновением микобактерий туберкулёза (Mycobacterium tuberculosis) в центральную нервную систему[4].
Факторы, повышающие риск развития туберкулёзного менингита:
- дети в возрасте 4 лет и младше,
- сахарный диабет,
- хронический алкоголизм,
- иммунодефицитные состояния (ВИЧ-инфекция),
- злоупотребление наркотическими веществами,
- пожилые люди,
- недоедание[1][5][6].
Патогенез[править]
Туберкулёзный менингит чаще всего возникает у пациентов с активным туберкулёзом органов дыхания. Наибольшие сложности в диагностике вызывает изолированное поражение мозговых оболочек[7].
Инфекция распространяется преимущественно гематогенным путём. Микобактерии туберкулёза проникают в сосудистые сплетения, затем в полости желудочков, цистерны и основание мозга. Это приводит к воспалению мягких мозговых оболочек. Нарушение сосудистой проницаемости, некроз сосудистых стенок и образование тромбов вызывают воспалительные изменения с формированием туберкулёзных гранулём. В тяжёлых случаях возникает ишемия, тромбоваскулиты и некроз тканей, что приводит к инфарктам и очагам размягчения мозгового вещества[7].
Инфекция может также распространяться лимфогенным, ликворогенным или контактным путями, например, из поражённых туберкулёзом лимфатических узлов, позвоночника, костей черепа или внутреннего уха. В ряде случаев причиной является реактивация латентных туберкулёзных очагов (туберкулём) в мозге[7].
Наиболее часто воспалительный процесс локализуется в межуточно-гипофизарной области, что приводит к поражению вегетативных центров. Постепенно развиваются нарушения функций черепных нервов (глазодвигательного, лицевого, тройничного, отводящего и других). При прогрессировании воспаление распространяется на варолиев мост и продолговатый мозг, что сопровождается дисфункцией сосудодвигательного и дыхательного центров. Это состояние нередко заканчивается летальным исходом[7].
Процесс может распространяться на вещество мозга (менингоэнцефалит), поражать спинной мозг и нервные корешки (спинальная форма менингита)[4].
Эпидемиология[править]
Туберкулёзный менингит составляет около 1 % всех случаев внелёгочного туберкулёза. В развитых странах на долю туберкулёзного менингита приходится до 6 % всех случаев менингита. В регионах с высокой заболеваемостью туберкулёзом он вызывает до половины случаев бактериального менингита. Наибольший риск отмечается у пациентов с ВИЧ-инфекцией, особенно с уровнем CD4-клеток менее 100 клеток/мкл, где вероятность поражения центральной нервной системы выше в 5-10 раз[5].
В развивающихся странах чаще поражает детей. В развитых странах заболевание обычно встречается у взрослых из-за реактивации инфекции. Особо подвержены дети раннего возраста, не привитые БЦЖ, особенно из социально неблагополучных семей или при семейном контакте с больным туберкулёзом[5][7].
В Москве заболеваемость ТБМ составляет 0,14-0,26 случая на 100 тыс. населения, смертность — 0,02-0,08[7].
Классификация[править]
Классификация туберкулёзного менингита (А. Т. Петряева, 1933):
- базилярный менингит,
- менингоэнцефалит,
- цереброспинальный менингит[8].
Характер течения туберкулёзного менингита:
- острый,
- подострый,
- хронический
- рецидивирующий[9]
Клиническая картина[править]
В течении туберкулёзного менингита выделяют три периода:
- продромальный период;
- период раздражения центральной нервной системы;
- период парезов и параличей[9].
Продромальный период длится от 1 до 4 недель, сопровождается нарастающими симптомами интоксикации. Пациенты остаются в сознании, но отмечают анорексию, головную боль постоянного или приступообразного характера, которая локализуется в лобной или затылочной области и усиливается при движении, ярком свете или шуме. Температура колеблется от субфебрильной до фебрильной, с неправильной температурной кривой. Постепенно развиваются вегето-сосудистые расстройства: стойкий красный дермографизм, пятна Труссо, а также брадикардия. У детей раннего возраста часто наблюдается вздутие живота и обезвоживание, связанное с упорной рвотой[9][10].
В периоде раздражения мозговых оболочек (8 —14-й день) наступает резкое усиление всех симптомов продромального периода. Головная боль становится нестерпимой, появляется рвота «фонтаном», светобоязнь, непереносимость шума, кожная гиперестезия. Отмечаются выраженные менингеальные симптомы: ригидность затылочных мышц, симптомы Кернига и Брудзинского, которые усиливаются и переходят в опистотонус. Часто больной принимает позу «легавой собаки». На этом этапе наблюдается развитие менингоэнцефалита: головной мозг и его сосуды поражаются воспалительным процессом, что вызывает кратковременные потери сознания, судороги, парезы или параличи[9][10].
В этот период характерны поражения черепных нервов, вызванные их сдавлением экссудатом или воспалительным процессом. Чаще всего страдают III, VI, VII, IX, X и XII пары. Поражение глазодвигательного нерва (III пары) проявляется птозом, мидриазом, расходящимся косоглазием и диплопией. При вовлечении отводящего нерва наблюдаются сходящееся косоглазие и двоение. Поражение лицевого нерва вызывает асимметрию лица из-за пареза мимической мускулатуры. При поражении бульбарной группы нервов (IX, X, XII пары) развивается триада симптомов: дисфагия, дисфония и дизартрия, язык отклоняется в сторону. Также возможно развитие хориоретинита, отёка зрительных сосочков, неврита зрительного нерва и поражения глазного дна[9][10].
Терминальный период (14-24 день) характеризуется тяжёлым ухудшением состояния. Больные без сознания, с частыми судорогами и стойкой гипертермией (до 40-41 °C). Поражение черепных нервов достигает максимальной выраженности: появляются параличи глазных мышц, нарушения акта глотания с попаданием пищи в носоглотку, патологическое дыхание по типу Чейна-Стокса. Параличи и гемипарезы становятся необратимыми, развивается децеребрационная ригидность. Смерть наступает в результате паралича дыхательного и сосудодвигательного центров[9][10].
Цереброспинальная форма отличается поражением спинальных корешков и нижних отделов спинного мозга, что вызывает сильные корешковые боли, парезы и нарушение функции тазовых органов[9].
Диагностика[править]
- Иммунодиагностика: туберкулиновые пробы, Т-спот, квантиферон;
- Исследование спинномозговой жидкости
| Показатели | Норма | Туберкулёзный менингит |
|---|---|---|
| Цвет | Бесцветный | Бесцветный или желтоватый |
| Прозрачность | Прозрачная | Опалесцирующая |
| Давление (мм вод. ст.) | 100—180 | 300—400 |
| Цитоз (в 1 мкл) | до 6 | 100—600 |
| Вид клеток | Лимфоциты | Лимфоциты |
| Содержание хлоридов (ммоль/л) | 120—130 | Сниженное |
| Содержание глюкозы (ммоль/л) | 2,5—3,5 | Сниженное |
| Белок (г/л) | 0,15—0,33 | Повышенный |
При стоянии спинномозговой жидкости в течение суток при комнатной температуре характерно выпадение фибринной плёнки в виде сетки, которую исследуют на наличие микобактерий туберкулёза;
- Бактериологическое исследование;
- ПЦР;
- Иммуноферментный анализ;
- Общий анализ крови: анемия, тромбоцитопения, умеренный лейкоцитоз и сдвиг формулы влево, лимфоцитопения, моноцитоз, повышенная СОЭ;
- Исследование глазного дна: туберкулёзные бугорки на сетчатке глаза, возможно снижение остроты зрения, слепота. Иногда выявляют неврит зрительного нерва;
- Компьютерная томография и магнитно-резонансная томография позволяют выявить расширение желудочков головного мозга, гидроцефалию, инфаркты, туберкулемы или туберкулёзные абсцессы, а также утолщение базальных оболочек. При контрастировании отмечается накопление контраста в субарахноидальных цистернах и эпендиме[7][9].
Дифференциальная диагностика[править]
- Гнойный менингит
- Серозный менингит
- Сепсис
- Инсульт
- Бруцеллёз
- Менингизм
- Менинговаскулярный нейросифилис
- Опухоли головного мозга
- Карциноматоз мозговых оболочек[5][7][10].
Осложнения[править]
- Гидроцефалия
- Гипонатриемия
- Инсульт
- Васкулит
- Слепота
- Поперечный миелит
- Парезы и параличи конечностей
- Гиперкинезы
- Внутричерепная гипертензия
- Атрофия зрительного нерва
- Глухота
- Эпилепсия
- Эндокринно-вегетативные нарушения (ожирение, раннее половое созревание, гипертрихоз)
- Спинальный арахноидит
- Изменения со стороны сердечно-сосудистой системы (глухость тонов, расширение границ сердца, систолический шум)[5][9].
Лечение[править]
Лечение проводят в условиях противотуберкулёзного стационара. Больным показан строгий постельный режим. Индивидуальное назначение противотуберкулёзной химиотерапии в соответствии с лекарственной устойчивостью МБТ. Для лечения туберкулёзного менингита дополнительно назначают терапию кортикостероидами от 4 недель до 2 месяцев[5].
Особое значение имеет дегидратационная терапия. Она включает проведение спинномозговых пункций и назначение препаратов, таких как фуросемид, гидрохлоротиазид, ацетазоламид и маннитол (в тяжёлых случаях)[10].
Симптоматическая дезинтоксикационная терапия включает: нестероидные противовоспалительные, противорвотные, противосудорожные препараты, витаминотерапия, антиоксиданты, гепатопротекторы, эубиотики и ингибиторы протонной помпы[7][9].
Все пациенты получают препараты для улучшения мозгового кровообращения, такие как дипиридамол, винпоцетин, пентоксифиллин, ноотропы и другие[10].
Прогноз[править]
Прогноз заболевания и его исходы во многом зависят от времени диагностики и начала лечения[8].
Если диагностика и лечение начаты до 10-го дня от появления менингеального синдрома, возможен благоприятный исход с минимальными остаточными изменениями. При диагностике в период с 11-го по 14-й день пациенты выживают, но могут развиваться серьёзные осложнения, включая снижение остроты зрения, слепоту, гидроцефалию, а также психические и когнитивные расстройства, вплоть до дебильности. После 14-го дня заболевания прогноз становится крайне неблагоприятным[8].
Смертность при этом заболевании варьирует от 20 % до 67 % даже при проведении противотуберкулёзной терапии, а без лечения неизбежно приводит к летальному исходу. Наибольший риск смертности наблюдается у пациентов в крайних возрастных группах, а также у людей с сопутствующей ВИЧ-инфекцией[5].
Диспансерное наблюдение[править]
Пациенты с туберкулёзным менингитом находятся под наблюдением в I группе диспансерного учёта в течение 1,5-2 лет[11].
Профилактика[править]
Основным методом профилактики туберкулёзного менингита является своевременное выявление инфекции в других органах и её лечение. К мерам раннего выявления относят туберкулиновую диагностику, ежегодную флюорографию, специфические анализы крови и обследование контактных с больными туберкулёзом в семьях и организованных коллективах[1][12].
Особую роль в профилактике туберкулёза среди детей и подростков играет вакцинация БЦЖ[12].
См. также[править]
Примечания[править]
- ↑ 1,0 1,1 1,2 Марченко Елена Александровна Туберкулезный менингит: почему он возникает?рус.. MedAboutMe.ru (2018-09-27). Проверено 7 декабря 2022.
- ↑ Туберкулезный менингит, менингоэнцефалит у детей и подростков с множественной лекарственной устойчивостью (МЛУ) > Клинические протоколы МЗ РК - 2013 > MedElement. diseases.medelement.com. Проверено 7 декабря 2022.
- ↑ Olivier Walusinski History of the Concept of Tuberculous Meningitisангл. // European Journal of Neurology : Журнал. — 2021. — С. 61—70. — DOI:10.1159/000512468
- ↑ 4,0 4,1 Перельман М. И., Богадельникова И.В. Фтизиатрия: учебник. — 4-е изд. — М.: ГЭОТАР-Медиа, 2015. — 448 с. — ISBN 978-5-9704-2493-3.
- ↑ 5,0 5,1 5,2 5,3 5,4 5,5 5,6 Slane V. H., Unakal C. G. Tuberculous Meningitisангл. // StatPearls : Сайт. — 2024.
- ↑ Marx G. E., Chan E. D. Tuberculous meningitis: diagnosis and treatment overviewангл. // Tuberc Res Treat : Журнал. — 2011. — DOI:10.1155/2011/798764 — PMID 22567269.
- ↑ 7,0 7,1 7,2 7,3 7,4 7,5 7,6 7,7 7,8 7,9 Гиллер Д. Б., Мишин В. Ю. Фтизиатрия. Учебник. — М.: ГЭОТАР-Медиа, 2024. — С. 377—386. — 576 с. — ISBN 978-5-9704-8197-4.
- ↑ 8,0 8,1 8,2 Внелегочный туберкулезрус.. ФГБОУ ВО «Российский национальный исследовательский медицинский университет» им. Н.И. Пирогова Минздрава России (2020). Проверено 26 января 2025.
- ↑ 9,00 9,01 9,02 9,03 9,04 9,05 9,06 9,07 9,08 9,09 9,10 Федеральные клинические рекомендации по диагностике и лечению туберкулезного менингита у детейрус.. library.mededtech.ru. Проверено 26 января 2025.
- ↑ 10,0 10,1 10,2 10,3 10,4 10,5 10,6 Мишин В. Ю., Завражнов С. П., Митронин А. В., Григорьев Ю. Г., Аксенова К. И., Дейкина О. Н., Мишина А. В., Морозов И. А. Фтизиатрия: учебник. — 2-е изд. — М.: ГЭОТАР-Медиа, 2015. — 520 с. — ISBN 978-5-9704-3229-7.
- ↑ Туберкулёзный менингит: клиника, современные методы диагностики и терапии - Международный студенческий научный вестник (сетевое издание)ru-RU. eduherald.ru. Проверено 26 января 2025.
- ↑ 12,0 12,1 Туберкулезный менингит у детей и его профилактикарус.. logo Департамент санитарно-эпидемиологического контроля города Алматы (2022-07-18). Проверено 26 января 2025.
Литература[править]
- Гиллер Д. Б., Мишин В. Ю. Фтизиатрия. Учебник. — М.: ГЭОТАР-Медиа, 2024. — С. 377—386. — 576 с. — ISBN 978-5-9704-8197-4.
- Мишин В. Ю., Завражнов С. П., Митронин А. В., Григорьев Ю. Г., Аксёнова К. И., Дейкина О. Н., Мишина А. В., Морозов И. А. Фтизиатрия: учебник. — 2-е изд. — М.: ГЭОТАР-Медиа, 2015. — 520 с. — ISBN 978-5-9704-3229-7.
- Перельман М. И., Богадельникова И. В. Фтизиатрия: учебник. — 4-е изд. — М.: ГЭОТАР-Медиа, 2015. — 448 с. — ISBN 978-5-9704-2493-3.
Одним из источников, использованных при создании данной статьи, является статья из википроекта «Рувики» («ruwiki.ru») под названием «Туберкулёзный менингит», расположенная по адресу:
Материал указанной статьи полностью или частично использован в Циклопедии по лицензии CC-BY-SA 4.0 и более поздних версий. Всем участникам Рувики предлагается прочитать материал «Почему Циклопедия?». |