Прегабалин
| ||
Прегабалин
| ||
| Химическое соединение | ||
| ИЮПАК | ? | |
| Брутто- формула |
?
| |
| PubChem | ||
| DrugBank | ||
| Классификация | ||
| АТХ | ||
| Лекарственные формы | ||
| ? | ||
Прегабалин (лат. Pregabalinum, англ. Pregabalin) — синтетический лекарственный препарат, относящийся к группе габапентиноидов (α2δ-лигандов) — соединений, структурно подобных гамма-аминомасляной кислоте (ГАМК) и блокирующих α2δ-субъединицы потенциал-зависимых кальциевых каналов. Поскольку кальций необходим для выделения в синаптическую щель ряда нейромедиаторов, «блокада» прегабалином делает этот процесс невозможным. Согласно Номенклатуре, основанной на нейронауке (Neuroscience-based Nomenclature), фармакологическим доменом действия соединения является глутамат, а механизмом действия — блокада ионного (кальциевого) канала.
Прегабалин был синтезирован в 1988—1990 годах в лаборатории Северо-Западного университета американским ученым Ричардом Сильверманом, который впервые обнаружил противосудорожные свойства соединения, и польским исследователем Рышардом Андрушкевичем. Новым препаратом заинтересовалась компания «Parke-Davis» (дочерняя компания корпорации «Pfizer»), которая решила провести клинические исследования препарата. В 2004 году прегабалин был допущен к использованию в Европейском Союзе, а с 2005 года впервые одобрен к применению в США под торговой маркой «Лирика».
Препарат успешно используется прежде всего как анальгетик при нейропатической боли и фибромиалгии, как противотревожное средство при генерализованном тревожном расстройстве и как адъювантный противосудорожный препарат при фокальных эпилептических припадках. В целом клиническое использование прегабалина не ограничивается вышеуказанными нозологиями, хотя часто применение при некоторых показаниях, например, при болях в спине, является малообоснованным с точки зрения доказательной медицины.
Среди наиболее частых побочных эффектов встречаются чрезмерная сонливость, головокружение, атактические проявления, растерянность, сухость во рту, повышение аппетита, двоение в глазах или нечеткость зрения. Обычно эти явления преходящи. К редким, но опасным осложнениям от приема прегабалина относятся активация суицидальных мыслей и отек Квинке. Также препарат потенциально может вызывать зависимость, хотя она крайне нетипична для стандартных терапевтических доз даже в случае длительного употребления.
Прегабалин считается так называемым «blockbuster drug» — препаратом, который приносит своей фармацевтической компании более миллиарда годовой прибыли. Оригинальное брендовое наименование — «Лирика», доступны различные дженерики.
История[править]
Открытие и исследования до одобрения[править]
Открытие прегабалина прежде всего связано с именем Ричарда Сильвермана, химика, работавшего в Северо-Западном университете. Основной интерес ученый проявлял к методам лечения эпилепсии. Для эпилептических припадков характерно нарушение баланса между возбуждающим медиатором глутаматом, повышение которого ведет к возникновению припадков, и ГАМК, тормозным медиатором, который оказывает противоположное действие. Сильверман пытался найти пути повышения концентрации ГАМК в головном мозге. Пероральный прием ГАМК не мог решить проблему, так как кислота гидрофильна и не проходит через гематоэнцефалический барьер. Необходимо было придумать механизм, который бы влиял непосредственно на ее метаболизм в головном мозге. Сильверман решил создать соединение, которое бы блокировало ГАМК-трансаминазу (ГАМК-Т) — фермент, разрушающий ГАМК[1].
С 1981 по 1988 годы команда Сильвермана исследовала различные механизмы инактивации или блокировки ГАМК-трансаминазы. В 1988 году исследователь попросил Рышарда Андрушкевича, приглашенного научного сотрудника из Гданьского политехнического института, синтезировать ряд производных ГАМК, в основном алкилированные молекулы ГАМК или глутамата, для дальнейшего изучения их возможного терапевтического действия[2]. Во время исследований in vitro некоторые молекулы продемонстрировали желаемый, но несколько неожиданный эффект: они никак не влияли на ГАМК-трансаминазу, но активировали декарбоксилазу глутаминовой кислоты — фермент, превращающий глутамат в ГАМК[1].
Хотя и неожиданно, но исследователи открыли потенциальный механизм повышения количества ГАМК, а потому начались поиски фармацевтической компании, которая бы взялась за дальнейшие исследования и выпуск препарата. Молекулами заинтересовались «Upjohn» и «Parke-Davis», компания, которая уже активно исследовала габапентин. Первая фирма захотела исследовать только наиболее активное соединение — (R)3-метил-ГАМК. К сожалению, опыты на животных показали, что противосудорожная активность этого вещества крайне мала, поэтому «Upjohn» прекратили работу с соединениями Сильвермана и Андрушкевича[3].
«Parke-Davis» решила исследовать все производные ГАМК. Сотрудники лаборатории фармкомпании Чарльз Тейлор и Майк Вартанян обнаружили, что наивысшую противосудорожную эффективность имеет 3-изобутил-ГАМК — молекула, которая получит название «прегабалин» и в которую Сильверман верил меньше всего. Более того, только S-изомер проявлял необходимое свойство, R-изомер не имел никакой эффективности[4].
С 1992 по 1994 годы были проведены все необходимые исследования на животных, а в 1995 году в Управление по контролю за продуктами и лекарствами США была подана заявка на начало клинических испытаний. Первая фаза прошла с 1995 по середину 1997 года, две другие фазы длились до 2003 года. Всего было проведено более 100 клинических испытаний, которые касались не только эпилепсии, но также нейропатической боли и тревожных расстройств[1]. В 2000 году «Parke-Davis» приобрела «Pfizer», которая продолжила исследовать прегабалин[5].
В 1996 году ученые «Parke-Davis» выяснили, что габапентин реализует свой терапевтический эффект, связываясь с α2δ-субъединицей потенциал-зависимых кальциевых каналов, блокируя высвобождение глутамата[1]. В ходе дальнейших исследований аналогичный факт выяснили относительно механизма действия прегабалина, а также то, что он вообще не связан с блокированием активности ГАМК-Т или декарбоксилазы глутаминовой кислоты. Это позволило выделить их в новую группу габапентиноидов[6].
В 2001 году были опубликованы данные о возникновении рака у мышей, на которых исследовали препарат. Временно все рандомизированные испытания были приостановлены. Впоследствии оказалось, что такой эффект присутствует только у маленьких животных, у людей или крупных животных прегабалин не связан с возникновением опухолей[5].
После одобрения[править]
В октябре 2003 года «Pfizer» подала заявку на одобрение Управлением по контролю за продуктами и лекарствами США (FDA). Сама заявка была одобрена в декабре 2004 года, а сам препарат появился на рынке США только в сентябре 2005 года. Несколько раньше, в июне 2004 года, прегабалин был одобрен Европейским агентством лекарственных средств (EMA), а на рынке стран ЕС он начал появляться с сентября того же года[1]. Торговым названием для обоих рынков выбрали «Лирику» («Lyrica»), среди других вариантов были «Allond» и «Brilior»[7]. Первоначально в Европе препарат был одобрен для лечения нейропатической боли и в качестве дополнительной терапии для лечения фокальных эпилептических припадков у взрослых. В США показаниями для назначения были нейропатическая боль у взрослых с диабетической и постгерпетической невропатиями[8].
Список одобренных («on-label») показаний в дальнейшем расширялся. В июне 2005 FDA одобрило использование прегабалина в качестве дополнительной терапии при фокальных эпилептических припадках[9]. В апреле 2006 года EMA одобрила «Лирику» для лечения генерализованного тревожного расстройства[10]. В 2007 году «Лирика» стала первым препаратом, который FDA официально одобрило для лечения фибромиалгии[11], а в 2012 году FDA одобрило лечение нейропатической боли при травме спинного мозга[12]. Препарат с пролонгированным высвобождением («Lyrica CR») получил одобрение в 2017 году для терапии нейропатической боли, связанной с постгерпетической и диабетической невропатиями[13].
Уже после первого полного года на рынке «Лирика» принесла прибыль в 1,2 миллиарда долларов[14], что сделало ее так называемым «блокбастером» («blockbuster drug») — препаратом, приносящим 1 или более миллиарда долларов[15]. На следующий год она выросла до 1,8 миллиарда долларов[16]. Благодаря новым одобренным показаниям и агрессивному продвижению, в 2010 году «Pfizer» получил 3 миллиарда долларов[7]. Однако в США компания продвигала использование препарата и для не одобренных FDA показаний, а также всячески финансово поощряла врачей назначать «Лирику» как можно чаще, что закончилось выплатой штрафа в размере 2,3 миллиарда долларов в 2009 году. Стоит отметить, что «Лирика» не была единственным таким медикаментом, другими брендами были «Бекстра», «Геодон» и «Зивокс»[17].
Патент на прегабалин в контексте лечения тревоги и эпилептических припадков в Европе истек в 2014 году, что открыло дорогу к использованию лекарств-дженериков. Патент на лечение нейропатической боли в Европе прекратил действие в 2017 году. В Великобритании патент на лечение боли истек в 2018 году[18]. Несмотря на это, «Лирика» принесла «Pfizer» 5,2 миллиарда долларов[19], а в 2017 — примерно 5 миллиардов. Патент на лечение нейропатической боли в США прекратил действие в 2019 году[20]. После выхода на рынок дженериков общие продажи в мире упали, однако остаются по-прежнему высокими: например, в 2022 году прегабалин принес 1,6 миллиарда долларов выручки[21].
Прегабалин обогатил и Северо-Западный университет. Уже в первый год роялти составили 70 миллионов долларов, а в 2007 году заведение продало часть прав на них за 700 миллионов долларов[22]. В 2014 году прибыль составила 360 миллионов долларов, что позволило занять первое место среди всех исследовательских институтов, однако после прекращения действия патентов выручка резко упала вдесятеро уже в 2015 году[14]. Сильверман также получил доход с роялти, а часть заработанных денег пожертвовал на постройку нового здания для исследований — в 2009 году его достроили, и оно получило название в его честь[22]. Сильверман разделил роялти с Андрушкевичем[14].
Фармакологические свойства[править]
Зачастую фармакологические свойства прегабалина сравнивают с очень похожим на него по структуре габапентином. В целом у прегабалина более предсказуемая фармакокинетика, а также он сильнее связывается с α2δ-субъединицей, что обусловливает его более сильный терапевтический эффект.
Фармакокинетика[править]
Фармакокинетика препарата является линейной, то есть повышение дозы ведет к пропорциональному изменению его концентрации в организме[23].
Прегабалин всасывается во всех отделах тонкой кишки и в восходящей части ободочной кишки. Он хорошо растворим в водной среде, а его растворимость выше аналогичного показателя габапентина[24]. Химическое строение препарата сходно с лейцином, он переносится через мембрану энтероцитов благодаря белку-транспортеру больших нейтральных аминокислот 1 (англ. large neutral amino acid transporter, LAT1). Такое же сходство присуще и габапентину, который значительно хуже всасывается из кишечника, поэтому ряд ученых выдвигают гипотезу о наличии дополнительного пути абсорбции для прегабалина. Кроме того, емкость и скорость захвата прегабалина LAT1 выше, чем для габапентина[25][26].
Прегабалин быстро всасывается при пероральном применении. Биодоступность препарата составляет около 90 % и не зависит от принятой дозы. Максимальная концентрация в плазме крови (Cmax) достигается примерно через 1 час (tmax) при условии приема натощак. Прием пищи замедляет всасывание: в этом случае Cmax достигается примерно через 2,5-3,2 часа, однако это не влияет ни на биодоступность препарата, ни на его клинический эффект. Лекарственные средства, замедляющие моторику кишечника, оказывают лишь незначительное влияние на биодоступность прегабалина[25]. Максимальная концентрация препарата в спинномозговой жидкости достигается примерно через 8 часов после приема[27].
Препарат не связывается с белками плазмы крови. Это имеет важное значение, так как большинство препаратов проявляют противоположное свойство и, если бы прегабалин также связывался с протеинами, это могло бы привести к конкуренции с другими лекарствами за места связывания и нежелательному повышению концентрации вытесненных соединений[23].
Он проникает через гематоэнцефалический барьер подобно проникновению в энтероциты: благодаря захвату LAT1[28]. Прегабалин также проходит через плаценту и попадает в грудное молоко[25].
Прегабалин практически не метаболизируется в печени и почти весь (92-99 %) выводится в неизмененном виде почками. Незначительная часть превращается в N-метилпрегабалин, однако клинического значения это не имеет. Благодаря таким особенностям, его можно принимать даже в случае выраженной печеночной недостаточности, однако почечная недостаточность может вызвать чрезмерное повышение концентрации препарата в крови. Период полувыведения составляет 6,3 часа, что позволяет достичь устойчивой концентрации в крови за 24-48 часов, но требует приема 2 или 3 раза в день[25].
Прегабалин не только не метаболизируется в печени системой изоферментов цитохрома P450, но и никак не влияет на неё, соответственно, взаимодействие с любыми другими лекарствами на этапе метаболизма маловероятно[29].
Фармакодинамика[править]
Первоначально считалось, что прегабалин повышает уровень гамма-аминомасляной кислоты (ГАМК) путем активации фермента, необходимого для её синтеза, — декарбоксилазы глутаминовой кислоты. Дальнейшие исследования показали, что клинические эффекты прегабалина не связаны с этим механизмом действия. Хотя прегабалин структурно является производным ГАМК, он не влияет на синтез, транспорт или метаболизм этого нейромедиатора, не превращается в ГАМК, а также не связывается с ГАМК-рецепторами какого-либо типа (A или B)[6].
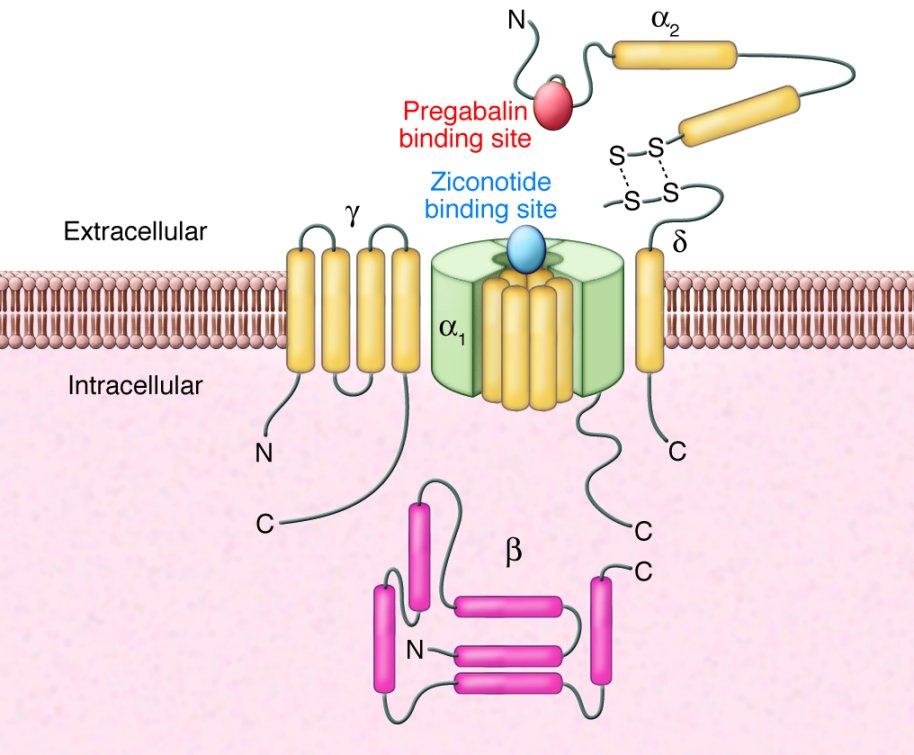
В дальнейшем выяснилось, что основной точкой приложения прегабалина является блокада α2δ-субъединиц («габапентинового рецептора») пресинаптических потенциал-зависимых кальциевых каналов[30]. В обычных условиях эти каналы находятся в неактивном состоянии, однако во время деполяризации они активируются, что приводит к поступлению ионов кальция в клетку и, как следствие, к высвобождению нейромедиаторов. Канал формируется из нескольких субъединиц: основной α1 и дополнительных α2δ, β, иногда γ. α2δ-субъединица участвует в регуляции активации кальциевых каналов, в частности может ускорять или замедлять её[31]. Соответственно, блокада α2δ-субъединиц изменяет функционирование содержащих их кальциевых каналов и снижает высвобождение глутамата, вещества P и других нейромедиаторов, играющих ключевую роль в патогенезе эпилепсии, нейропатической боли и тревожных расстройств[32]. Кроме прегабалина, с α2δ-субъединицей связываются также габапентин и мирогабалин, в связи с чем эти препараты объединяют в группу габапентиноидов, или α2δ-лигандов[33].
Прегабалин и другие габапентиноиды не блокируют кальциевые каналы непосредственно, в отличие от верапамила или нимодипина, а, как уже упоминалось, модулируют их функционирование. Ряд исследований не выявил существенного влияния прегабалина на вхождение ионов кальция в клетки, тогда как другие работы продемонстрировали противоположные результаты. Считается, что эти расхождения обусловлены различиями действия препарата в нормальной и поврежденной нервной ткани: в физиологически здоровой ткани влияние прегабалина на транспорт кальция минимально. Напротив, в случае повреждения нервной ткани, которое является предпосылкой формирования нейропатической боли, наблюдается повышение экспрессии α2δ-субъединиц. В условиях их гиперэкспрессии прегабалин оказывает заметное влияние на кальциевый ток[34].
Из-за неоднозначного влияния прегабалина на поступление ионов кальция в клетку предполагают существование дополнительных механизмов его действия. В частности, прегабалин может нарушать внутриклеточный транспорт как α1-, так и α2δ-субъединиц к поверхности нейрона, вследствие чего уменьшается плотность потенциал-зависимых кальциевых каналов[33]. Также имеются данные о влиянии прегабалина на повторное использование α2δ-субъединиц на уровне эндосом, активации нисходящих серотониновых и норадреналиновых путей, что оказывает антиноцицептивный эффект[35], перемещении кальциевых каналов внутрь клетки, что также ведет к уменьшению их количества на поверхности клетки[36], стимуляции белков-транспортеров возбуждающих аминокислот (EAAT), обеспечивающих удаление избыточного глутамата из синаптической щели[37].
Ещё одним важным потенциальным механизмом действия прегабалина является блокада α2δ-1-субъединиц, которые с помощью специального структурного образования (С-концевого домена) функционально связаны с глутаматергическими NMDA-рецепторами. Вместе они формируют специфический комплекс α2δ-1-NMDA, усиливающий активацию и повышающий экспрессию NMDA-рецепторов. NMDA-рецепторы играют ключевую роль в синаптической пластичности; повреждение нервной ткани сопровождается повышением их активности, что со временем приводит к укреплению синапсов нейронных путей, связанных с болью, эпилептическими припадками и тревожными расстройствами. Блокада α2δ-1-субъединиц в составе комплекса α2δ-1-NMDA способна нивелировать эти процессы[38][39]. Другие потенциальные механизмы действия связаны с не до конца выясненным влиянием прегабалина на нейрексин-1α — белок, необходимый для формирования и стабилизации синапсов, — а также с подавлением взаимодействия с тромбоспондинами, которые способствуют образованию новых глутаматергических синапсов[40].
Существует четыре варианта α2δ-субъединиц: α2δ-1, α2δ-2, α2δ-3 и α2δ-4. Прегабалин блокирует две первые, что объясняет его фармакологические эффекты[35]. Блокаду α2δ-1-субъединицы связывают с противосудорожным, противотревожным и анальгетическим эффектами прегабалина[41]. Это согласуется с преимущественным распространением α2δ-1-субъединицы в анатомических структурах, вовлеченных в формирование эпилептических припадков (кора головного мозга), тревоги (миндалевидное тело) и боли (узлы задних корешков спинного мозга, задние рога спинного мозга, центральное серое вещество[34][35]), а также с экспериментальными данными, согласно которым прегабалин не проявляет фармакологической активности у мышей с нокаутированным геном, кодирующим α2δ-1-субъединицу[41]. α2δ-2 наиболее распространена в мозжечке и спинном мозге и частично объясняет профиль побочных эффектов препарата (в частности, атаксию)[42].
На уровне потенциал-зависимых кальциевых каналов прегабалин преимущественно взаимодействует с каналами, расположенными в центральной нервной системе, в частности каналами N-типа и P/Q-типа[43]. Имеющиеся данные свидетельствуют, что прегабалин может взаимодействовать и с кальциевыми каналами в других тканях, в частности с L-типом каналов в поперечно-полосатых мышцах и миокарде. В большинстве случаев такое взаимодействие не имеет клинически значимых последствий, однако в единичных случаях применение прегабалина может сопровождаться нарушениями сердечной деятельности[44].
Прегабалин практически не связывается с натриевыми или калиевыми каналами. Некоторые исследования показывают, что в условиях повреждения нервной ткани, когда конфигурация этих каналов видоизменяется, вещество может взаимодействовать с такими модифицированными каналами. Клиническая важность этого явления неизвестна[45].
Кроме структурного сходства с ГАМК, прегабалин структурно и функционально похож на аминокислоты лейцин и изолейцин[24]. Эти аминокислоты выступают позитивными лигандами α2δ-субъединиц, то есть оказывают противоположное прегабалину действие. У всех трех соединений примерно одинаковая аффинность к α2δ-субъединицам. Ряд экспериментов показал, что между габапентиноидами и лейцином существуют определённые антагонистические отношения, что проявляется снижением эффекта прегабалина в присутствии лейцина. Клиническое значение такого антагонизма также неизвестно[45][46].
По сравнению с габапентином прегабалин имеет более высокую аффинность к α2δ-субъединицам, что, вероятно, способствует более выраженному терапевтическому эффекту[24].
Применение и эффективность[править]
Нейропатическая боль[править]
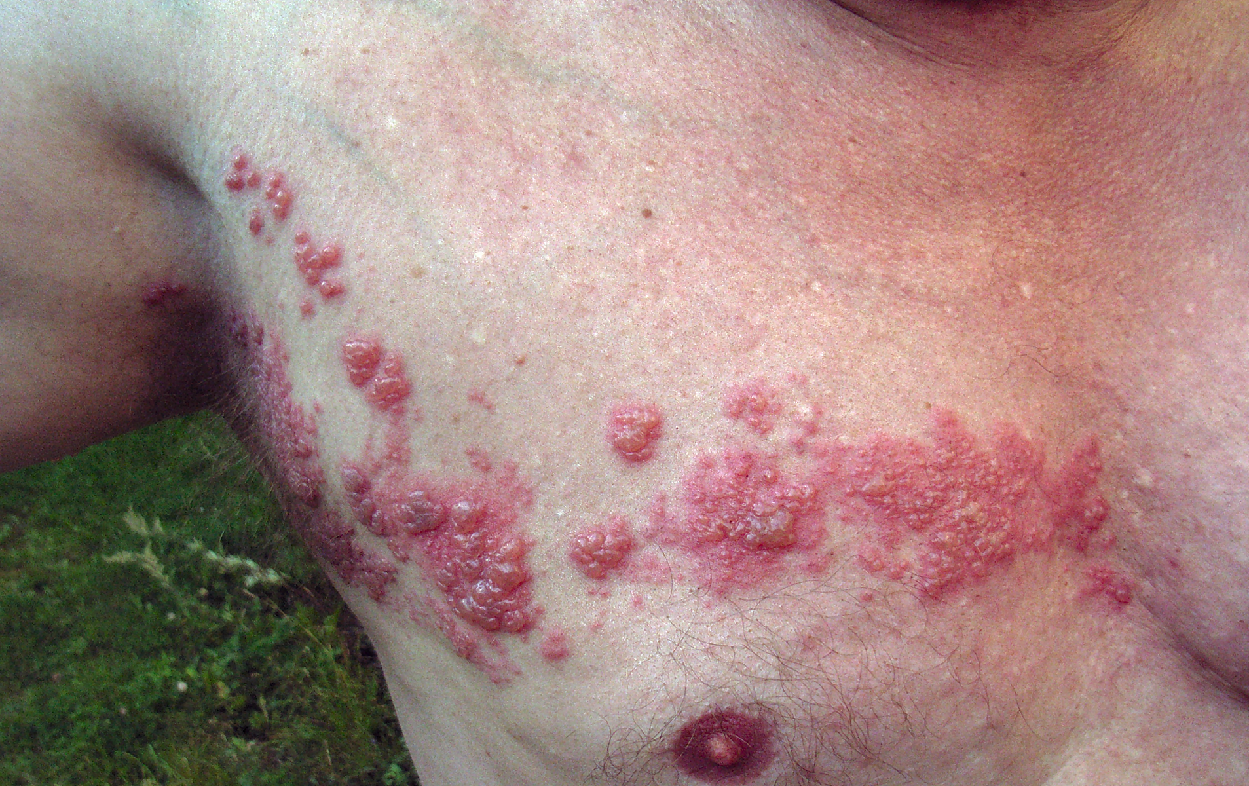
Прегабалин имеет одобрение для лечения нейропатической боли в случаях диабетической полинейропатии, постгерпетической невралгии и нейропатической боли центрального происхождения (при повреждении головного или спинного мозга) со стороны ряда регулирующих органов[47][48][49]. Он входит в препараты первой линии для лечения различных форм нейропатической боли согласно ряду клинических руководств[50][51][52][53][54], за исключением невралгии тройничного нерва, где первым выбором является карбамазепин[51]. Исключение также составляют руководства Американского общества клинических онкологов (ASCO) по лечению нейропатической боли, индуцированной химиотерапией, в которых единственным рекомендованным препаратом является дулоксетин. В этом контексте для прегабалина в настоящее время недостаточно доказательной базы для его рутинной рекомендации; в то же время в этих руководствах он рассматривается как возможная альтернатива в случае неэффективности дулоксетина[55].
Метаанализ Кокрейновской библиотеки подтвердил эффективность прегабалина в лечении нейропатической боли различной этиологии, хотя авторы отметили ряд замечаний относительно качества клинических испытаний (большинство включенных данных имели среднее качество). Единственным исключением была нейропатия у пациентов с ВИЧ, при которой прегабалин не продемонстрировал статистически значимой эффективности[56]. Другие метаанализы также подтвердили эффективность прегабалина в этом клиническом контексте[57], в то время как отдельные исследования указывали на различия эффективности между периферической и центральной нейропатической болью, а также на в целом низкое качество доступных клинических данных[58]. Применение более высоких доз прегабалина ассоциируется с лучшим анальгетическим эффектом[59]. Комбинация прегабалина с другими одобренными анальгетиками для лечения нейропатической боли — в частности, трициклическими антидепрессантами или селективными ингибиторами обратного захвата серотонина и норадреналина — может обеспечивать лучший клинический эффект у пациентов с недостаточным ответом на монотерапию прегабалином[60][61].
Прегабалин не эффективен для профилактики хронической боли, которая может возникнуть после операции[62]. Его использование для уменьшения острой послеоперационной боли неоднозначно: ряд исследований указывают на низкую эффективность[63][64], хотя некоторые анализы указывают на противоположное[65]. Его использование может уменьшить общую дозу опиатов в послеоперационном периоде[66].
Фибромиалгия[править]
Прегабалин стал первым препаратом, одобренным FDA для лечения фибромиалгии[67]. Клинические руководства рекомендуют его применение прежде всего у пациентов с выраженным болевым синдромом, тогда как основой лечения этого заболевания остаются когнитивно-поведенческая терапия и регулярные физические упражнения[68][69].
Кокрейновский систематический обзор подтверждает эффективность прегабалина в уменьшении боли при фибромиалгии[70]. Другие исследования также продемонстрировали положительное влияние препарата не только на интенсивность боли, но и на улучшение расстройств сна у этой когорты пациентов[71][72].
Боль в спине и ишиалгия[править]
Прегабалин не является рутинной терапией в случае острой или хронической боли в нижней части спины[73][74]. Метаанализы не подтверждают его эффективность в случае ишиалгии, особенно в острой стадии[75][76]. Пациенты, получавшие прегабалин, демонстрировали улучшение сна, несмотря на минимальное влияние на интенсивность боли[77]. Некоторый эффект описан в случае хронической боли в шейном отделе позвоночника, однако исследование не было рандомизированным или ослепленным[78]. Для пациентов с болью в спине характерна неоднородность: боль может возникать из-за травматизации или дегенерации суставов, связок, мышц, то есть иметь ноцицептивный характер, у других она имеет доминирующую нейропатическую или смешанную составляющую (сдавление нервного корешка грыжей диска). Некоторые исследования указывают на эффективность прегабалина в случае, когда доминирует нейропатический механизм формирования боли[79]. Некоторые рекомендации допускают использование габапентиноидов в случае боли в спине с радикулярной болью[80], особенно в случае хронизации[81], другие — не рекомендуют использовать прегабалин или другие габапентиноиды[82], а некоторые вообще указывают на невозможность дать четкие рекомендации[83].
Генерализованное тревожное расстройство и другие психические расстройства[править]
Прегабалин имеет официальное одобрение для лечения генерализованного тревожного расстройства в Европе[47], клинические руководства в разных странах поддерживают его использование в этом клиническом контексте[84][85][86]. Его эффективность подтверждена рядом метаанализов[87][88][89][90].
Некоторые клинические руководства и метаанализы указывают на его эффективность в случае социальной фобии[86][91][92] и для краткосрочного устранения тревоги в периоперационном периоде. Он неэффективен в случае других тревожных расстройств, обсессивно-компульсивного расстройства, биполярного аффективного расстройства[86][91].
Прегабалин является препаратом первой линии в лечении синдрома беспокойных ног, хотя и не имеет официального одобрения от таких регуляторов, как FDA или EMA[93][94]. Эффективность в лечении других расстройств сна метаанализами не подтверждена[91].
Эпилепсия[править]
Прегабалин имеет официальное одобрение EMA в качестве дополнительной, или адъювантной («add-on»), терапии для лечения фокальных эпилептических припадков[47]. Его эффективность подтверждена рядом метаанализов[95][96]. Часть исследований указывает на то, что прегабалин является одним из наиболее эффективных адъювантных противоэпилептических препаратов[95], тогда как другие работы демонстрируют, что он уступает отдельным соединениям, в частности ламотриджину[97][98]. В то же время прегабалин демонстрирует более высокую противосудорожную эффективность по сравнению с габапентином[99]. Данные о его применении в качестве монотерапии ограничены, и имеющиеся исследования не подтверждают эффективность прегабалина в этом клиническом контексте[98].
Зуд[править]
Хотя прегабалин не имеет официального регуляторного одобрения для лечения зуда (прурита), его применяют с целью уменьшения выраженности этого явления. Это может быть связано с тем, что и боль, и зуд передаются с периферии в центральную нервную систему одними и теми же нервными волокнами — немиелинизированными волокнами C-типа, — а формирование и передача обоих ощущений обеспечиваются частично общими медиаторами, в частности гистамином, эндотелином и пептидом, связанным с кальцитонином[100]. Несмотря на в целом низкое качество доступных клинических исследований, прегабалин продемонстрировал эффективность в уменьшении зуда при уремии[101], после ожогов[102], в случае прурита неясной этиологии[103]. Имеющиеся клинические руководства допускают его применение при уремическом зуде и зуде нейропатического происхождения, а также рассматривают прегабалин как возможную терапевтическую опцию при прурите неясной этиологии и в целом при хроническом резистентном зуде[104][105].
Вазомоторные явления (симптомы климакса)[править]
В некоторых случаях, когда гормональная терапия противопоказана (например, у женщин после лечения рака молочной железы или яичника) или плохо переносится, можно рассмотреть применение ряда негормональных препаратов, среди которых есть прегабалин. Ряд клинических рекомендаций допускает его использование в данном клиническом контексте[106][107], однако следует учитывать, что он менее эффективен, чем эстроген[106][108]. Также существует негормональная терапия, имеющая регуляторное одобрение (пароксетин под торговым названием «Брисдел», представитель группы селективных ингибиторов обратного захвата серотонина[109], фезолинетант — антагонист нейрокининовых рецепторов типа 3 (NK3)[110] и элинзанетант — антагонист нейрокининовых рецепторов типов 1 и 3 (NK1 и NK3)[111]).
Ветеринарная медицина[править]
Подобно медицине человека, в ветеринарной практике прегабалин применяется для лечения нейропатической боли, эпилептических приступов и тревожных расстройств[112]. Единственным официально одобренным FDA показанием является снижение тревожности у кошек при транспортировке[113]. В остальных случаях применение является «вне инструкции» (off-label). В то же время существующие исследования подтверждают такую практику: в частности, описана его эффективность при центральной нейропатической боли, связанной с сирингомиелией у собак[114], а также снижение частоты эпилептических приступов при адъювантном применении прегабалина (также у собак)[115].
Побочные действия и другие нежелательные явления, связанные с применением[править]
Побочные эффекты[править]
В целом около 12 % пациентов из общего числа более 8900, участвовавших в клинических исследованиях, испытывали те или иные побочные явления. В основном речь шла о сонливости и головокружении. Чаще всего побочные явления были лёгкой или умеренной степени. Единственным абсолютным противопоказанием является повышенная чувствительность к препарату[116][117].
Согласно официальной инструкции, перечень возможных побочных эффектов следующий[117]:
| Система органов | Побочное явление |
|---|---|
| Органы зрения | Часто: нечеткость зрения, диплопия, конъюнктивит |
| Нечасто: потеря периферического зрения, нарушения зрения, отёк глаз, скотома, снижение остроты зрения, боль в глазах, астенопия, фотопсии, сухость глаз, повышенное слезотечение, раздражение глаз, блефарит, нарушение аккомодации, кровоизлияние в глаз, светобоязнь, отёк сетчатки | |
| Редко: потеря зрения, кератит, осциллопсия, изменение восприятия глубины, мидриаз, косоглазие, яркость зрения, анизокория, язвы роговицы, экзофтальм, паралич глазной мышцы, ирит, кератоконъюнктивит, миоз, куриная слепота, офтальмоплегия, атрофия зрительного нерва, отёк диска зрительного нерва, птоз, увеит | |
| Органы слуха и вестибулярный аппарат | Часто: головокружение |
| Нечасто: гиперакузия | |
| Дыхательная система, органы грудной клетки и средостение | Часто: фаринголарингеальная боль |
| Нечасто: одышка, носовое кровотечение, кашель, заложенность носа, ринит, храп, сухость слизистой оболочки носа | |
| Редко: отёк лёгких, чувство сдавления в горле, ларингоспазм, апноэ, ателектаз лёгкого, бронхиолит, икота, фиброз лёгких, зевота | |
| Частота неизвестна: угнетение дыхания | |
| Желудочно-кишечный тракт | Часто: рвота, тошнота, запор, диарея, метеоризм, вздутие живота, сухость во рту, гастроэнтерит |
| Нечасто: гастроэзофагеальная рефлюксная болезнь, гиперсаливация, гипестезия полости рта, холецистит, желчнокаменная болезнь, колит, желудочно-кишечное кровотечение, мелена, ректальное кровотечение | |
| Редко: асцит, панкреатит, отёк языка, дисфагия, афтозный стоматит, язва пищевода, периодонтальный абсцесс | |
| Печень и желчевыводящие пути | Нечасто: повышение уровня печёночных ферментов |
| Редко: желтуха | |
| Очень редко: печёночная недостаточность, гепатит | |
| Почки и мочевыделительная система | Нечасто: недержание мочи, дизурия, альбуминурия, гематурия, камни в почках, нефрит |
| Редко: почечная недостаточность, олигурия, задержка мочи, острая почечная недостаточность, гломерулонефрит, пиелонефрит | |
| Обмен веществ | Часто: повышение аппетита |
| Нечасто: снижение аппетита, гипогликемия | |
| Нервная система | Очень часто: головокружение, сонливость, головная боль |
| Часто: атаксия, нарушение координации, тремор, дизартрия, амнезия, ухудшение памяти, нарушение внимания, парестезия, гипестезия, седативный эффект, нарушение равновесия, летаргия | |
| Нечасто: обморок, ступор, миоклония, потеря сознания, психомоторная гиперактивность, дискинезия, постуральное головокружение, интенционный тремор, нистагм, когнитивные нарушения, психические расстройства, расстройства речи, гипорефлексия, гиперестезия, чувство жжения, агевзия, общее недомогание, апатия, периоральная парестезия, миоклонус | |
| Редко: судороги, паросмия, гипокинезия, дисфагия, паркинсонизм, гипалгезия, зависимость, мозжечковый синдром, синдром зубчатого колеса, кома, делирий, энцефалопатия, экстрапирамидный синдром, синдром Гийена — Барре, внутричерепная гипертензия, маниакальные реакции, параноидные реакции, нарушения сна | |
| Психика | Часто: эйфория, спутанность сознания, раздражительность, дезориентация, бессонница, снижение либидо |
| Нечасто: галлюцинации, панические атаки, тревожность, возбуждение, депрессия, подавленное настроение, повышенное настроение, агрессия, изменения настроения, деперсонализация, затруднение подбора слов, патологические сновидения, повышение либидо, аноргазмия, апатия | |
| Редко: расторможенность | |
| Сердце | Нечасто: тахикардия, атриовентрикулярная блокада I степени, синусовая брадикардия, застойная сердечная недостаточность |
| Редко: удлинение интервала QT, синусовая тахикардия, синусовая аритмия | |
| Сосуды | Нечасто: артериальная гипотензия, артериальная гипертензия, приливы, гиперемия, чувство холода в конечностях |
| Кровь и лимфатическая система | Нечасто: нейтропения |
| Иммунная система | Нечасто: гиперчувствительность |
| Редко: ангионевротический отёк, аллергические реакции, анафилактоидные реакции | |
| Кожа и подкожная клетчатка | Часто: пролежни |
| Нечасто: папулёзная сыпь, крапивница, гипергидроз, зуд, алопеция, сухость кожи, экзема, гирсутизм, язвы кожи, везикуло-буллёзные высыпания | |
| Редко: синдром Стивенса — Джонсона, синдром Лайелла, холодный пот, эксфолиативный дерматит, лихеноидный дерматит, меланоз, нарушения со стороны ногтей, петехии, пурпура, пустулёзная сыпь, атрофия кожи, некроз кожи, кожные и подкожные узелки | |
| Опорно-двигательный аппарат и соединительная ткань | Часто: мышечные судороги, артралгия, боль в спине, боль в конечностях, спазмы мышц шеи |
| Нечасто: отёк суставов, миалгия, подёргивание мышц, боль в шее, скованность мышц | |
| Редко: рабдомиолиз | |
| Репродуктивная система и молочная железа | Часто: эректильная дисфункция, импотенция |
| Нечасто: сексуальная дисфункция, задержка эякуляции, дисменорея, боль в молочных железах, лейкорея, меноррагия, метроррагия | |
| Редко: аменорея, выделения из молочных желез, увеличение молочных желез, гинекомастия, цервицит, баланит, эпидидимит | |
| Общие расстройства | Часто: периферический отёк, отёк, нарушение походки, падения, ощущение опьянения, необычные ощущения, повышенная утомляемость |
| Нечасто: генерализованный отёк, отёк лица, стеснение в груди, боль, жар, жажда, озноб, астения, общая слабость, недомогание, абсцесс, воспаление жировой ткани, реакции фоточувствительности | |
| Редко: гранулёма, умышленное причинение вреда, ретроперитонеальный фиброз, шок | |
| Инфекции | Часто: назофарингит |
| Лабораторные показатели | Часто: увеличение массы тела |
| Нечасто: повышение уровня креатинфосфокиназы в крови, повышение уровня глюкозы в крови, тромбоцитопения, повышение уровня креатинина в крови, снижение уровня калия в крови, снижение массы тела | |
| Редко: лейкопения | |
| Очень часто (≥ 1/10 пациентов), часто (≥ 1/100 — < 1/10 пациентов), нечасто (≥ 1/1000 — < 1/100 пациентов), редко (≥ 1/10000 — < 1/1000 пациентов), очень редко (< 1/10000 пациентов), частота неизвестна (не может быть оценена по имеющимся данным) | |
Взаимодействие[править]
Прегабалин не вступает в клинически значимые фармакокинетические взаимодействия с другими лекарственными средствами, однако возможны фармакодинамические взаимодействия. В частности, он может усиливать угнетающее действие этанола, опиоидов и бензодиазепинов на центральную нервную систему, что в тяжёлых случаях может приводить к угнетению дыхания, коме и летальным исходам. Эти препараты, в свою очередь, потенцируют седативные и респираторные депрессивные эффекты прегабалина[116][117]. В 2019 году FDA опубликовало предупреждение и обязало производителей лекарственных средств, содержащих прегабалин, указывать риск развития дыхательной недостаточности (так называемое black box warning) как при комбинированной терапии с депрессантами ЦНС, так и при монотерапии у определённых групп пациентов (в частности, у лиц с заболеваниями лёгких, такими как хроническая обструктивная болезнь лёгких, а также у пожилых пациентов)[118].
Прегабалин также может самостоятельно вызывать развитие периферических отёков, включая ангионевротический отёк. При одновременном применении с другими препаратами, обладающими аналогичным побочным эффектом, риск их возникновения возрастает. К таким средствам относятся ингибиторы ангиотензинпревращающего фермента, блокаторы рецепторов ангиотензина II, блокаторы кальциевых каналов, тиазолидиндионы[119][120].
Незначительное влияние прегабалина на сердечную проводимость и сократимость миокарда может усиливаться при одновременном применении с ингибиторами ангиотензинпревращающего фермента, блокаторами рецепторов ангиотензина II, ингибиторами ренина, бета-блокаторами[121].
Передозировка[править]
Передозировка прегабалином обычно имеет умеренное течение[122]. Наиболее частыми ее проявлениями являются сонливость, спутанность сознания, возбуждение и беспокойство. В тяжелых случаях могут развиваться судорожные припадки или кома[117], причем последняя чаще возникает при сочетании с другими седативными средствами или при наличии почечной недостаточности[123]. Среди других тяжелых, но редких проявлений описаны брадикардия, артериальная гипотензия и дыхательная недостаточность[124]. Также сообщалось о летальных исходах, связанных с передозировкой[122].
Синдром отмены[править]
В случае развития синдрома отмены, особенно при резком прекращении приема препарата, могут возникать тревога, беспокойство, бессонница, чрезмерное потоотделение, тахикардия и ощущение сердцебиения, снижение аппетита, головная боль, депрессивные симптомы, гриппоподобный синдром, тошнота, диарея и головокружение[117]. В отдельных случаях описаны тремор, галлюцинации и суицидальные мысли[125]. Наличие симптомов отмены свидетельствует о формировании физической зависимости, что не тождественно психической зависимости[126]. С целью снижения риска развития абстинентного синдрома прегабалин не рекомендуется прекращать внезапно; целесообразно постепенное снижение дозы, обычно в течение как минимум одной недели[117].
Зависимость[править]
Прегабалин обладает потенциалом формирования зависимости. К группам повышенного риска относятся молодые мужчины (18–45 лет), лица с анамнезом употребления опиоидов или других психоактивных веществ, с сопутствующими психическими расстройствами, а также люди с низким социально-экономическим статусом[127]. Возникновение эйфории как нежелательного эффекта часто рассматривают как пусковой механизм развития зависимости. По некоторым данным, до 10% пациентов, принимающих прегабалин, могут испытывать по крайней мере кратковременную эйфорию[128]. Кроме того, возможны повышенная коммуникабельность, ощущение прилива энергии или внутреннего спокойствия[127]. Некоторые лица употребляют препарат с немедицинской целью для достижения состояний дереализации, деперсонализации или измененного сознания[129]. Часто необходимы очень большие дозы (1500–12000 мг в день), чтобы достичь желаемого эффекта[130]. Очень часто одного прегабалина недостаточно, и его нужно комбинировать с другими психотропными веществами[129]. Данные о росте немедицинского (рекреационного) использования препарата побудили ряд государств ужесточить правила его назначения и контроля за отпуском[130][131].
Формы выпуска и торговые названия[править]
Препарат выпускается в форме капсул в дозировках 25 мг, 50 мг, 75 мг, 100 мг, 150 мг, 200 мг, 225 мг и 300 мг, перорального раствора с концентрацией 20 мг/мл, а также в форме таблеток пролонгированного действия в дозировках 82,5 мг, 165 мг и 330 мг[132]. Не все формы и дозировки доступны на Украине[133].
Среди брендовых препаратов, которые были или есть на украинском рынке, представлены: «Бапре», «Габана», «Галара», «Экзиста», «Зоник», «Кинейрон», «Лигато», «Линефор», «Линбаг», «Лирика», «Мовирика», «Неогабин», «Ограня», «Прегабалин Ассино», «Прегабалин-Дарница», «Прегабалин-ЗН», «Прегабалин-Тева», «Прегадол», «Прегалика», «Прегамма», «Торгабалин»[133].
Зависимость[править]
Впервые зависимость от прегабалина была описана в Швеции в 2008 году, позднее подобные случаи были зафиксированы в Турции, США, Германии, Франции, России[134], Ирландии[135][136] и ряде других стран. При применении прегабалина с целью наркотического опьянения чаще всего наблюдаются эйфория, улучшение настроения и улучшение ночного сна. При резкой отмене препарата у пациентов наблюдаются бессонница, повышенная потливость, выраженная тревожность, снижение либидо. Во многих странах, в частности в России, отмечается рост спроса на прегабалин[134], что может быть связано с увеличением частоты зависимости от него[137]. Рост спроса на прегабалин, включая его немедицинское использование, привёл к усилению контроля за его применением, в частности в США[138][139].
Особые популяции[править]
Беременность и лактация[править]
Некоторые исследования указывают на повышенный риск возникновения врождённых пороков развития у ребёнка и поведенческих расстройств в будущем[140], хотя большое количество данных свидетельствует о маловероятном тератогенном эффекте препарата, отсутствии связи с преждевременными родами, низкой массой тела при рождении, низкими показателями по шкале Апгар или риском развития аутизма[141][142][143]. Тем не менее прегабалин не рекомендуется применять беременным женщинам. Исключение составляют случаи, когда потенциальная польза для матери превышает возможный вред для плода[116][144]. В Австралии препарат относится к категории D (имеет тератогенный потенциал, не рекомендуется во время беременности, однако при крайней необходимости и после оценки риска для плода и пользы для матери может применяться)[145].
Прегабалин выделяется в грудное молоко, и в инструкции указано, что необходимо оценивать потенциальную пользу для матери и возможные нежелательные эффекты для ребёнка[116]. Его влияние на младенца изучено не полностью, однако имеются данные, свидетельствующие о том, что концентрация прегабалина в молоке достаточно низкая (примерно 8% от концентрации в крови матери), что делает маловероятным возникновение значимых эффектов даже у детей, находящихся исключительно на грудном вскармливании[146][147].
Дети[править]
Применение прегабалина у детей является «вне инструкции» (off-label). Вместе с тем в инструкциях содержатся данные о дозировке в педиатрической популяции, основанные на клинических исследованиях с участием детей с эпилепсией. Дети в возрасте 4–16 лет получали 2,5–10 мг/кг массы тела в сутки, что обеспечивало значительное снижение частоты фокальных приступов (≥50%) у 40,6% пациентов[116][117]. Согласно данным одного из исследований, детям 4–16 лет с массой тела менее 30 кг следует применять 3,5–14 мг/кг в сутки для достижения экспозиции, эквивалентной взрослым, получающим 150–600 мг препарата в сутки. Для детей с массой тела более 30 кг рекомендованные дозы составляли 2,5–10 мг/кг[148]. Дети с фибромиалгией в возрасте 12–17 лет получали прегабалин в дозах 75–450 мг в сутки. Наиболее частыми побочными явлениями во всех исследованиях были сонливость, пирексия, инфекции верхних дыхательных путей, повышение аппетита, увеличение массы тела и назофарингит[116][117].
Почечная недостаточность[править]
Поскольку прегабалин почти полностью выводится из организма в неизменённом виде через почки, в случае их недостаточности необходимо корректировать общую суточную дозу препарата. В случае печёночной недостаточности изменять дозу не требуется[116].
| Клиренс, мл/мин | Доза прегабалина | Количество приёмов в день | |
|---|---|---|---|
| Начальная доза, мг/день | Максимальная доза, мг/день | ||
| Более 60 | 150 | 600 | Два или три раза |
| 30—59 | 75 | 300 | Два или три раза |
| 15—29 | 25—50 | 150 | Один раз или дважды, согласно некоторым данным — и трижды (в случае максимальной дозы — трижды по 50 мг[149]) |
| Менее 15 | 25 | 75 | Один раз |
| Дополнительная доза при гемодиализе | |||
| 25 | 100 | Однократный приём | |
Пожилые люди[править]
Показания к применению у пожилых пациентов не отличаются от таковых у более молодых возрастных групп. Один метаанализ показал, что прегабалин эффективен для лечения нейропатической боли при диабетической полинейропатии и постгерпетической невралгии как у пациентов в возрасте 65–74 лет, так и в группе ≥75 лет. В то же время терапевтический ответ в этих возрастных группах был несколько менее выраженным по сравнению с пациентами 18–64 лет[150]. Основной проблемой является более высокая склонность пожилых пациентов к развитию побочных эффектов — как распространённых (сонливость, головокружение)[151], так и более редких, в частности сердечной недостаточности[152]. Неустойчивость походки, а следовательно и риск падений с травмами, также связаны с более старшим возрастом и не зависят от суточной дозы препарата[153].
Правовой статус[править]
В Российской Федерации с 1 декабря 2019 года[154] за незаконный оборот прегабалина установлена уголовная ответственность по статье 234 УК РФ[155]. Это связано с включением прегабалина в перечень сильнодействующих веществ, применяемый для целей данной и ряда других статей уголовного законодательства. Крупный размер вещества установлен в количестве 50 граммов[156]. В других странах его правовой статус может несколько отличаться:
- На Украине препараты, содержащие прегабалин, отпускаются исключительно по рецепту[117], однако других специфических ограничений не существует[157].
- В США он относится к списку V в Законе о контролируемых веществах (Controlled Substances Act), куда входят вещества с наименьшим потенциалом зависимости; их использование в медицине разрешено[158];
- В Великобритании прегабалин относится к препаратам класса C, что, в частности, делает незаконным его получение без рецепта или передачу другому лицу, а также обязывает фармацевта отпустить препарат по рецепту в течение 28 дней[159];
- Во Франции он находится под усиленным контролем, что, в частности, требует выписывания рецепта на специальном бланке, срок действия которого составляет 6 месяцев[160].
См. также[править]
Примечания[править]
- ↑ 1,0 1,1 1,2 1,3 1,4 Silverman, Richard B. (2008-04-28). «From Basic Science to Blockbuster Drug: The Discovery of Lyrica» (en). Angewandte Chemie International Edition 47 (19): 3500–3504. DOI:10.1002/anie.200704280. ISSN 1433-7851.
- ↑ Li, 2014, p. 160.
- ↑ Li, 2014, pp. 160—161.
- ↑ Li, 2014, p. 162.
- ↑ 5,0 5,1 Li, 2014, p. 163.
- ↑ 6,0 6,1 Patel, Ryan (2016-04). «Mechanisms of the gabapentinoids and α 2 δ ‐1 calcium channel subunit in neuropathic pain» (en). Pharmacology Research & Perspectives 4 (2). DOI:10.1002/prp2.205. ISSN 2052-1707. PMID 27069626.
- ↑ 7,0 7,1 Li, 2014, p. 164.
- ↑ Dworkin, Robert H. (2005-06-01). «Pregabalin» (en). Nature Reviews Drug Discovery 4 (6): 455–456. DOI:10.1038/nrd1756. ISSN 1474-1784.
- ↑ New FDA nod for Lyrica - PharmaTimesen-US (2005-06-14). Проверено 3 января 2026.
- ↑ International Approvals: Lyrica and Bonvivaангл.. Medscape. Проверено 3 января 2026.
- ↑ FDA Approves First Drug for Treating Fibromyalgia - Lyricaангл.. Drugs.com. Архивировано из первоисточника 22 июня 2024. Проверено 3 января 2026.
- ↑ FDA Approves Lyrica For The Management Of Neuropathic Pain Associated With Spinal Cord Injury Based On Priority Reviewангл.. Drugs.com. Архивировано из первоисточника 16 июля 2024. Проверено 3 января 2026.
- ↑ FDA Approves Lyrica CR (pregabalin) Extended-Release Tablets for Neuropathic Pain Conditionsангл.. Drugs.com. Архивировано из первоисточника 19 июня 2024. Проверено 3 января 2026.
- ↑ 14,0 14,1 14,2 Pillote, Robert In Focus: As Lyrica profits dry up, Northwestern seeks another ‘blockbuster’ drug. The Daily Northwestern (2016-04-11). Архивировано из первоисточника 22 ноября 2025. Проверено 4 января 2026.
- ↑ Staff, T. L. D. BLOCKBUSTER DRUGen-US. The Law Dictionary (2012-10-12). Архивировано из первоисточника 15 декабря 2025. Проверено 4 января 2026.
- ↑ DailyNorthwestern Lyrica's profits see $600 million boost in fiscal year. The Daily Northwestern (2008-01-24). Архивировано из первоисточника 7 октября 2024. Проверено 4 января 2026.
- ↑ Pfizer agrees record fraud fineen-GB (2 сентября 2009 года).
- ↑ Tirumalaraju, Divya Pfizer loses Lyrica medicine patent case in UK Supreme Courten-US. Pharmaceutical Technology (2018-11-15). Архивировано из первоисточника 17 февраля 2025. Проверено 4 января 2026.
- ↑ Pfizer loses UK patent protection for Lyrica in painкас.. gabionline.net. Проверено 4 января 2026.
- ↑ This time around, Lyrica’s inventor is developing his Northwestern discoveries at his own biotech – Chemistry of Life Processes Instituteen-US. Архивировано из первоисточника 13 ноября 2025. Проверено 4 января 2026.
- ↑ LLP, Allied Analytics Pregabalin Market to Reach $2.2Billion Globally, By 2032 at 3% CAGR: Allied Market Researchen-us. GlobeNewswire News Room (2024-03-13). Архивировано из первоисточника 27 марта 2024. Проверено 4 января 2026.
- ↑ 22,0 22,1 Li, 2014, p. 165.
- ↑ 23,0 23,1 Calleja, Sofía (2025-01-23). «Impact of Genetic Variants on Pregabalin Pharmacokinetics and Safety» (en). Pharmaceuticals 18 (2): 151. DOI:10.3390/ph18020151. ISSN 1424-8247. PMID 40005966.
- ↑ 24,0 24,1 24,2 PharmD, Daralyn A. Morgenson, BS Gabapentin Differs From Pregabalin in Several Key Ways | Pharmacy Timesангл.. www.pharmacytimes.com (2015-09-22). Проверено 4 января 2026.
- ↑ 25,0 25,1 25,2 25,3 Bockbrader, Howard N. (2010-10). «A Comparison of the Pharmacokinetics and Pharmacodynamics of Pregabalin and Gabapentin:» (en). Clinical Pharmacokinetics 49 (10): 661–669. DOI:10.2165/11536200-000000000-00000. ISSN 0312-5963.
- ↑ Calandre, Elena P. (2016-11-01). «Alpha 2 delta ligands, gabapentin, pregabalin and mirogabalin: a review of their clinical pharmacology and therapeutic use» (en). Expert Review of Neurotherapeutics 16 (11): 1263–1277. DOI:10.1080/14737175.2016.1202764. ISSN 1473-7175.
- ↑ Buvanendran, Asokumar (2010-11). «Can a Single Dose of 300 mg of Pregabalin Reach Acute Antihyperalgesic Levels in the Central Nervous System?:» (en). Regional Anesthesia and Pain Medicine 35 (6): 535–538. DOI:10.1097/AAP.0b013e3181fa6b7a. ISSN 1098-7339.
- ↑ Geldenhuys, Werner J (2015-08). «Molecular Determinants of blood–brain Barrier Permeation» (en). Therapeutic Delivery 6 (8): 961–971. DOI:10.4155/tde.15.32. ISSN 2041-5990. PMID 26305616.
- ↑ Toth, Cory (2014-02). «Pregabalin: latest safety evidence and clinical implications for the management of neuropathic pain» (en). Therapeutic Advances in Drug Safety 5 (1): 38–56. DOI:10.1177/2042098613505614. ISSN 2042-0986. PMID 25083261.
- ↑ Uchitel, Osvaldo D. (2010-11-30). «Acute modulation of calcium currents and synaptic transmission by gabapentinoids» (en). Channels 4 (6): 490–496. DOI:10.4161/chan.4.6.12864. ISSN 1933-6950.
- ↑ Dolphin, Annette C. (2020-04). «Presynaptic calcium channels: specialized control of synaptic neurotransmitter release» (en). Nature Reviews Neuroscience 21 (4): 213–229. DOI:10.1038/s41583-020-0278-2. ISSN 1471-003X. PMID 32161339.
- ↑ Kumar, Naresh (2010-04). «Evidence that pregabalin reduces neuropathic pain by inhibiting the spinal release of glutamate» (en). Journal of Neurochemistry 113 (2): 552–561. DOI:10.1111/j.1471-4159.2010.06625.x. ISSN 0022-3042. PMID 20132471.
- ↑ 33,0 33,1 Wu, Yiming (2025-12). «Calcium Channel α2δ Ligands Mirogabalin, Pregabalin, and Gabapentin: Advancements in Diabetic Peripheral Neuropathic Pain Therapeutics» (en). Pain and Therapy 14 (6): 1647–1686. DOI:10.1007/s40122-025-00771-1. ISSN 2193-8237. PMID 40971110.
- ↑ 34,0 34,1 Calandre, Elena P. (2016-11-01). «Alpha 2 delta ligands, gabapentin, pregabalin and mirogabalin: a review of their clinical pharmacology and therapeutic use» (en). Expert Review of Neurotherapeutics 16 (11): 1263–1277. DOI:10.1080/14737175.2016.1202764. ISSN 1473-7175.
- ↑ 35,0 35,1 35,2 Patel, Ryan (2016-04). «Mechanisms of the gabapentinoids and α 2 δ ‐1 calcium channel subunit in neuropathic pain» (en). Pharmacology Research & Perspectives 4 (2). DOI:10.1002/prp2.205. ISSN 2052-1707. PMID 27069626.
- ↑ Toth, Cory (2014-02). «Pregabalin: latest safety evidence and clinical implications for the management of neuropathic pain» (en). Therapeutic Advances in Drug Safety 5 (1): 38–56. DOI:10.1177/2042098613505614. ISSN 2042-0986. PMID 25083261.
- ↑ Chincholkar, M. (2018-06-01). «Analgesic mechanisms of gabapentinoids and effects in experimental pain models: a narrative review» (English). British Journal of Anaesthesia 120 (6): 1315–1334. DOI:10.1016/j.bja.2018.02.066. ISSN 0007-0912. PMID 29793598.
- ↑ Chen, Jinjun (2018-02). «The α2δ-1-NMDA Receptor Complex Is Critically Involved in Neuropathic Pain Development and Gabapentin Therapeutic Actions» (en). Cell Reports 22 (9): 2307–2321. DOI:10.1016/j.celrep.2018.02.021. PMID 29490268.
- ↑ Deng, Meichun (2019-05). «Presynaptic NMDA receptors control nociceptive transmission at the spinal cord level in neuropathic pain» (en). Cellular and Molecular Life Sciences 76 (10): 1889–1899. DOI:10.1007/s00018-019-03047-y. ISSN 1420-682X. PMID 30788514.
- ↑ Taylor, Charles P. (2020-07). «Analgesia with Gabapentin and Pregabalin May Involve N-Methyl-d-Aspartate Receptors, Neurexins, and Thrombospondins» (en). The Journal of Pharmacology and Experimental Therapeutics 374 (1): 161–174. DOI:10.1124/jpet.120.266056.
- ↑ 41,0 41,1 Lotarski, Susan (2014-07). «Anticonvulsant activity of pregabalin in the maximal electroshock-induced seizure assay in α2δ1 (R217A) and α2δ2 (R279A) mouse mutants» (en). Epilepsy Research 108 (5): 833–842. DOI:10.1016/j.eplepsyres.2014.03.002.
- ↑ Domon, Yuki (2018-06-01). «Binding Characteristics and Analgesic Effects of Mirogabalin, a Novel Ligand for the α2δ Subunit of Voltage-Gated Calcium Channels» (English). The Journal of Pharmacology and Experimental Therapeutics 365 (3): 573–582. DOI:10.1124/jpet.117.247551. ISSN 0022-3565. PMID 29563324.
- ↑ Alles, Sascha R. A. (2020-04-15). «Pregabalin as a Pain Therapeutic: Beyond Calcium Channels». Frontiers in Cellular Neuroscience 14. DOI:10.3389/fncel.2020.00083. ISSN 1662-5102. PMID 32351366.
- ↑ Park, Elizabeth E. (2025-08-01). «Initiation of Pregabalin vs Gabapentin and Development of Heart Failure» (en). JAMA Network Open 8 (8): e2524451. DOI:10.1001/jamanetworkopen.2025.24451. ISSN 2574-3805. PMID 40748640.
- ↑ 45,0 45,1 Uchitel, Osvaldo D. (2010-11-30). «Acute modulation of calcium currents and synaptic transmission by gabapentinoids» (en). Channels 4 (6): 490–496. DOI:10.4161/chan.4.6.12864. ISSN 1933-6950.
- ↑ Chiechio, S. (2009). «Pregabalin in the Treatment of Chronic Pain: An Overview» (en). Clinical Drug Investigation 29 (3): 203–213. DOI:10.2165/00044011-200929030-00006. ISSN 1173-2563.
- ↑ 47,0 47,1 47,2 Lyrica | European Medicines Agency (EMA)англ.. www.ema.europa.eu (2017-11-16). Архивировано из первоисточника 21 декабря 2023. Проверено 8 февраля 2026.
- ↑ Lyrica (pregabalin) FDA Approval History - Drugs.comen-US, Drugs.com.
- ↑ MHRA Products | Search results. products.mhra.gov.uk. Проверено 8 февраля 2026.
- ↑ Recommendations | Neuropathic pain in adults: pharmacological management in non-specialist settings | Guidance | NICE. www.nice.org.uk (2013-11-20). Архивировано из первоисточника 17 мая 2023. Проверено 8 февраля 2026.
- ↑ 51,0 51,1 Wayback Machine. guidelines.moz.gov.ua. Архивировано из первоисточника 18 марта 2024. Проверено 8 февраля 2026.
- ↑ Attal, N. (2019-01). «Pharmacological treatments of neuropathic pain: The latest recommendations» (en). Revue Neurologique 175 (1—2): 46–50. DOI:10.1016/j.neurol.2018.08.005.
- ↑ Sayed, Dawood (2024-04-13). «A Systematic Guideline by the ASPN Workgroup on the Evidence, Education, and Treatment Algorithm for Painful Diabetic Neuropathy: SWEET» (English). Journal of Pain Research 17: 1461–1501. DOI:10.2147/JPR.S451006.
- ↑ Practitioners, The Royal Australian College of general Neuropathic painангл.. Australian Family Physician. Архивировано из первоисточника 13 октября 2025. Проверено 8 февраля 2026.
- ↑ Loprinzi, Charles L. (2020-10). «Prevention and Management of Chemotherapy-Induced Peripheral Neuropathy in Survivors of Adult Cancers: ASCO Guideline Update». Journal of Clinical Oncology 38 (28): 3325–3348. DOI:10.1200/JCO.20.01399. ISSN 0732-183X.
- ↑ Derry, Sheena (2019-01-23). «Pregabalin for neuropathic pain in adults» (en). Cochrane Database of Systematic Reviews 2019 (5). DOI:10.1002/14651858.CD007076.pub3.
- ↑ Soliman, Nadia (2025-05). «Pharmacotherapy and non-invasive neuromodulation for neuropathic pain: a systematic review and meta-analysis» (en). The Lancet Neurology 24 (5): 413–428. DOI:10.1016/S1474-4422(25)00068-7.
- ↑ Onakpoya, Igho J (2019-01). «Benefits and harms of pregabalin in the management of neuropathic pain: a rapid review and meta-analysis of randomised clinical trials» (en). BMJ Open 9 (1): e023600. DOI:10.1136/bmjopen-2018-023600. ISSN 2044-6055. PMID 30670513.
- ↑ Freynhagen, Rainer (2021-01-02). «Pregabalin for neuropathic pain in primary care settings: recommendations for dosing and titration» (en). Postgraduate Medicine 133 (1): 1–9. DOI:10.1080/00325481.2020.1857992. ISSN 0032-5481.
- ↑ Holbech, Jakob Vormstrup (2017-06-26). «Combination treatment of neuropathic pain: Danish expert recommendations based on a Delphi process» (English). Journal of Pain Research 10: 1467–1475. DOI:10.2147/JPR.S138099.
- ↑ Elafros, Melissa A (2022-08). «Effective treatment pathways exist for DPNP» (en). The Lancet 400 (10353): 639–641. DOI:10.1016/S0140-6736(22)01526-4.
- ↑ Chaparro, Luis Enrique (2013-07-24). «Pharmacotherapy for the prevention of chronic pain after surgery in adults» (en). Cochrane Database of Systematic Reviews 2021 (6). DOI:10.1002/14651858.CD008307.pub2.
- ↑ Singla (2014-12). «Pregabalin for the treatment of postoperative pain: results from three controlled trials using different surgical models» (en). Journal of Pain Research: 9. DOI:10.2147/JPR.S67841. ISSN 1178-7090.
- ↑ Galvin, Imelda M (2019-11-21). «Pharmacological interventions for the prevention of acute postoperative pain in adults following brain surgery» (en). Cochrane Database of Systematic Reviews 2019 (11). DOI:10.1002/14651858.CD011931.pub2.
- ↑ Lam, David M.H. (2015-11). «Efficacy of Pregabalin in Acute Postoperative Pain Under Different Surgical Categories: A Meta-Analysis» (en). Medicine 94 (46): e1944. DOI:10.1097/MD.0000000000001944. ISSN 0025-7974.
- ↑ Hamilton, Thomas W. (2016-08-17). «A Meta-Analysis on the Use of Gabapentinoids for the Treatment of Acute Postoperative Pain Following Total Knee Arthroplasty» (en). Journal of Bone and Joint Surgery 98 (16): 1340–1350. DOI:10.2106/JBJS.15.01202. ISSN 0021-9355.
- ↑ First drug for the treatment of fibromyalgia... : Future Rheumatologyангл.. Ovid. Проверено 8 февраля 2026.
- ↑ Macfarlane, G J (2017-02). «EULAR revised recommendations for the management of fibromyalgia» (en). Annals of the Rheumatic Diseases 76 (2): 318–328. DOI:10.1136/annrheumdis-2016-209724.
- ↑ Fitzcharles, Mary-Ann (2013-01). «2012 Canadian Guidelines for the Diagnosis and Management of Fibromyalgia Syndrome: Executive Summary» (en). Pain Research and Management 18 (3): 119–126. DOI:10.1155/2013/918216. ISSN 1203-6765. PMID 23748251.
- ↑ Derry, Sheena (2016-09-29). «Pregabalin for pain in fibromyalgia in adults» (en). Cochrane Database of Systematic Reviews 2019 (5). DOI:10.1002/14651858.CD011790.pub2.
- ↑ Migliorini, Filippo (2022-07-15). «Pregabalin administration in patients with fibromyalgia: a Bayesian network meta-analysis» (en). Scientific Reports 12 (1). DOI:10.1038/s41598-022-16146-x. ISSN 2045-2322. PMID 35840702.
- ↑ Pathak, Anna (2025-08-01). «Treatments for enhancing sleep quality in fibromyalgia: a systematic review and meta-analysis» (en). Rheumatology 64 (8): 4495–4516. DOI:10.1093/rheumatology/keaf147. ISSN 1462-0324. PMID 40084994.
- ↑ WHO guideline for non-surgical management of chronic primary low back pain in adults in primary and community care settingsангл.. www.who.int. Архивировано из первоисточника 27 января 2026. Проверено 8 февраля 2026.
- ↑ Qaseem, Amir (2017-04-04). «Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline From the American College of Physicians» (en). Annals of Internal Medicine 166 (7): 514–530. DOI:10.7326/M16-2367. ISSN 0003-4819.
- ↑ Mathieson, Stephanie (2017-03-23). «Trial of Pregabalin for Acute and Chronic Sciatica» (en). New England Journal of Medicine 376 (12): 1111–1120. DOI:10.1056/NEJMoa1614292. ISSN 0028-4793.
- ↑ Giménez-Campos, María Soledad (2022-01). «A systematic review and meta-analysis of the effectiveness and adverse events of gabapentin and pregabalin for sciatica pain» (es). Atención Primaria 54 (1): 102144. DOI:10.1016/j.aprim.2021.102144. PMID 34637958.
- ↑ Nakashima, Hiroaki (2019-01-25). «Is Pregabalin Effective Against Acute Lumbar Radicular Pain ?» (en). Spine Surgery and Related Research 3 (1): 61–66. DOI:10.22603/ssrr.2018-0003. ISSN 2432-261X. PMID 31435553.
- ↑ Taguchi, Toshihiko (2019-05-03). «Effectiveness of pregabalin for treatment of chronic cervical radiculopathy with upper limb radiating pain: an 8-week, multicenter prospective observational study in Japanese primary care settings» (English). Journal of Pain Research 12: 1411–1424. DOI:10.2147/JPR.S191906.
- ↑ Cordero‐García, Carlos (2025-09-08). «Efficacy and safety of pregabalin in the management of low back pain: a comprehensive meta-analysis». Frontiers in Pharmacology 16. DOI:10.3389/fphar.2025.1659531. ISSN 1663-9812. PMID 40989845.
- ↑ Van Wambeke, Peter (2017). «Low back pain and radicular pain : assessment and management». KCE Report 287. ISSN 2466-6459.
- ↑ Lumbale Radikulopathie. www.dgn.org. Проверено 15 февраля 2026.
- ↑ Recommendations | Low back pain and sciatica in over 16s: assessment and management | Guidance | NICE. www.nice.org.uk (2016-11-30). Проверено 15 февраля 2026.
- ↑ NASS Lumbar Disc Herniation With Radiculopathy Clinical Guideline Summary - Guideline Centralангл.. www.guidelinecentral.com. Проверено 15 февраля 2026.
- ↑ Hannu Koponen, Ulla Lepola Настанова 00729. Тривожний розлад. МОЗ України. Архивировано из первоисточника 5 августа 2024. Проверено 8 лютого 2026.
- ↑ Recommendations | Generalised anxiety disorder and panic disorder in adults: management | Guidance | NICE. www.nice.org.uk (2011-01-26). Архивировано из первоисточника 19 декабря 2025. Проверено 8 февраля 2026.
- ↑ 86,0 86,1 86,2 Katzman, Martin A (2014). «Canadian clinical practice guidelines for the management of anxiety, posttraumatic stress and obsessive-compulsive disorders» (en). BMC Psychiatry 14 (Suppl 1): S1. DOI:10.1186/1471-244X-14-S1-S1. ISSN 1471-244X.
- ↑ Boschen, Mark J (2011-09). «A Meta-Analysis of the Efficacy of Pregabalin in the Treatment of Generalized Anxiety Disorder» (en). The Canadian Journal of Psychiatry 56 (9): 558–566. DOI:10.1177/070674371105600907. ISSN 0706-7437.
- ↑ Generoso, Marcelo B. (2017-01). «Pregabalin for generalized anxiety disorder: an updated systematic review and meta-analysis» (en). International Clinical Psychopharmacology 32 (1): 49–55. DOI:10.1097/YIC.0000000000000147. ISSN 0268-1315.
- ↑ Slee, April (2019-02-23). «Pharmacological treatments for generalised anxiety disorder: a systematic review and network meta-analysis» (English). The Lancet 393 (10173): 768–777. DOI:10.1016/S0140-6736(18)31793-8. ISSN 0140-6736. PMID 30712879.
- ↑ Cardoner, Narcis (2025-02-07). «Does pregabalin offer potential as a first-line therapy for generalized anxiety disorder? A meta-analysis of efficacy, safety, and cost-effectiveness». Frontiers in Pharmacology 16. DOI:10.3389/fphar.2025.1483770. ISSN 1663-9812. PMID 39989902.
- ↑ 91,0 91,1 91,2 Hong, James S. W. (2022-03). «Gabapentin and pregabalin in bipolar disorder, anxiety states, and insomnia: Systematic review, meta-analysis, and rationale». Molecular Psychiatry 27 (3): 1339–1349. DOI:10.1038/s41380-021-01386-6. ISSN 1476-5578. PMID 34819636.
- ↑ Blanco, Carlos (2013-02-01). «The evidence-based pharmacotherapy of social anxiety disorder» (en). International Journal of Neuropsychopharmacology 16 (1): 235–249. DOI:10.1017/S1461145712000119. ISSN 1469-5111.
- ↑ Garcia-Borreguero, Diego (2013-07). «The long-term treatment of restless legs syndrome/Willis–Ekbom disease: evidence-based guidelines and clinical consensus best practice guidance: a report from the International Restless Legs Syndrome Study Group» (en). Sleep Medicine 14 (7): 675–684. DOI:10.1016/j.sleep.2013.05.016.
- ↑ Winkelman, John W. (2025-01). «Treatment of restless legs syndrome and periodic limb movement disorder: an American Academy of Sleep Medicine clinical practice guideline» (en). Journal of Clinical Sleep Medicine 21 (1): 137–152. DOI:10.5664/jcsm.11390. ISSN 1550-9389. PMID 39324694.
- ↑ 95,0 95,1 Slater, Jeremy (2018-07). «Efficacy of antiepileptic drugs in the adjunctive treatment of refractory partial-onset seizures: Meta-analysis of pivotal trials» (en). Epilepsy Research 143: 120–129. DOI:10.1016/j.eplepsyres.2017.10.004.
- ↑ Panebianco, Mariangela (2022-03-29). «Pregabalin add-on for drug-resistant focal epilepsy» (en). Cochrane Database of Systematic Reviews 2022 (4). DOI:10.1002/14651858.CD005612.pub5.
- ↑ Kwan, Patrick (2011-10). «Efficacy and safety of pregabalin versus lamotrigine in patients with newly diagnosed partial seizures: a phase 3, double-blind, randomised, parallel-group trial» (en). The Lancet Neurology 10 (10): 881–890. DOI:10.1016/S1474-4422(11)70154-5.
- ↑ 98,0 98,1 Zhou, Qin (2012-10-17). «Pregabalin monotherapy for epilepsy» (en). Cochrane Database of Systematic Reviews 2012 (10). DOI:10.1002/14651858.CD009429.pub2.
- ↑ Delahoy, Philippa (2010-12). «Pregabalin versus gabapentin in partial epilepsy: a meta-analysis of dose-response relationships» (en). BMC Neurology 10 (1). DOI:10.1186/1471-2377-10-104. ISSN 1471-2377. PMID 21040531.
- ↑ Liu, Tong (2013-12). «New insights into the mechanisms of itch: are pain and itch controlled by distinct mechanisms?» (en). Pflügers Archiv - European Journal of Physiology 465 (12): 1671–1685. DOI:10.1007/s00424-013-1284-2. ISSN 0031-6768. PMID 23636773.
- ↑ Boehlke, Christopher (2024-08-22). «Pharmacological interventions for pruritus in adult palliative care patients» (en). Cochrane Database of Systematic Reviews 2024 (8). DOI:10.1002/14651858.CD008320.pub4.
- ↑ Sinha, Sarthak (2024-06-05). «Interventions for postburn pruritus» (en). Cochrane Database of Systematic Reviews 2024 (6). DOI:10.1002/14651858.CD013468.pub2.
- ↑ Lee, JaeIn (2020-01-23). «Efficacy of pregabalin for the treatment of chronic pruritus of unknown origin, assessed based on electric current perception threshold» (en). Scientific Reports 10 (1). DOI:10.1038/s41598-020-57629-z. ISSN 2045-2322. PMID 31974437.
- ↑ Millington, G.W.M. (2018-01). «British Association of Dermatologists’ guidelines for the investigation and management of generalized pruritus in adults without an underlying dermatosis, 2018» (en). British Journal of Dermatology 178 (1): 34–60. DOI:10.1111/bjd.16117. ISSN 0007-0963.
- ↑ Weisshaar, Elke (2025-08-22). «European Guideline on Chronic Pruritus. In cooperation with the European Dermatology Forum (EDF)». Acta Dermato-Venereologica 105: adv44220. DOI:10.2340/actadv.v105.44220. ISSN 1651-2057. PMID 40843597.
- ↑ 106,0 106,1 Mariette-JB Non-hormonal-based treatments for menopausal symptomsen-GB. British Menopause Society. Архивировано из первоисточника 4 января 2026. Проверено 9 февраля 2026.
- ↑ Yuksel, Nese (2021-10). «Guideline No. 422a: Menopause: Vasomotor Symptoms, Prescription Therapeutic Agents, Complementary and Alternative Medicine, Nutrition, and Lifestyle» (en). Journal of Obstetrics and Gynaecology Canada 43 (10): 1188–1204.e1. DOI:10.1016/j.jogc.2021.08.003.
- ↑ Shan, Dan (2020-06-01). «Efficacy and safety of gabapentin and pregabalin in patients with vasomotor symptoms: a systematic review and meta-analysis» (English). American Journal of Obstetrics & Gynecology 222 (6): 564–579.e12. DOI:10.1016/j.ajog.2019.12.011. ISSN 0002-9378. PMID 31870736.
- ↑ FDA Approves Nonhormonal Treatment for Hot Flashesангл.. www.uspharmacist.com. Архивировано из первоисточника 3 октября 2024. Проверено 9 февраля 2026.
- ↑ Elendu, Chukwuka (2025-09). «FDA approves Veozah (Fezolinetant) for menopausal symptoms: a new nonhormonal option» (en). Annals of Medicine & Surgery 87 (9): 5373–5377. DOI:10.1097/MS9.0000000000003670. ISSN 2049-0801.
- ↑ Pant, Shravya (2025-12-16). «FDA Approves Nonhormonal Treatment for Menopausal Hot Flashes» (en). JAMA 334 (23): 2060. DOI:10.1001/jama.2025.19735. ISSN 0098-7484.
- ↑ Paul Pion, D. V. M. (2017-08-08). «Veterinary Partner». VIN.com.
- ↑ Medicine, Center for Veterinary (2023-11-17). «FDA Approves Pregabalin Oral Solution for Alleviating Anxiety Associated with Transportation and Veterinary Visits in Cats» (en). FDA.
- ↑ Thoefner, Maria S. (2020-03). «Pregabalin alleviates clinical signs of syringomyelia-related central neuropathic pain in Cavalier King Charles Spaniel dogs: a randomized controlled trial» (en). Veterinary Anaesthesia and Analgesia 47 (2): 238–248. DOI:10.1016/j.vaa.2019.09.007.
- ↑ Dewey, Curtis W. (2009-12-15). «Pregabalin as an adjunct to phenobarbital, potassium bromide, or a combination of phenobarbital and potassium bromide for treatment of dogs with suspected idiopathic epilepsy». Journal of the American Veterinary Medical Association 235 (12): 1442–1449. DOI:10.2460/javma.235.12.1442. ISSN 0003-1488.
- ↑ 116,0 116,1 116,2 116,3 116,4 116,5 116,6 Lyrica. Summary of Product Characteristicангл.. European Medicine Agency. Проверено 14 лютого 2026.
- ↑ 117,0 117,1 117,2 117,3 117,4 117,5 117,6 117,7 117,8 Прегабалін-Дарниця (розчин)укр.. Дарниця. Проверено 14 февраля 2026.
- ↑ Research, Center for Drug Evaluation and (2020-01-30). «FDA warns about serious breathing problems with seizure and nerve pain medicines gabapentin (Neurontin, Gralise, Horizant) and pregabalin (Lyrica, Lyrica CR)» (en). FDA.
- ↑ Lyrica CR. FDA. Проверено 14 лютого 2026.
- ↑ Pregabalin: uses, dosing, warnings, adverse events, interactionsангл.. MedCentral. Архивировано из первоисточника 1 ноября 2025. Проверено 14 февраля 2026.
- ↑ Ho, Joanne M (2013-12). «Risk of heart failure and edema associated with the use of pregabalin: a systematic review» (en). Systematic Reviews 2 (1). DOI:10.1186/2046-4053-2-25. ISSN 2046-4053. PMID 23641821.
- ↑ 122,0 122,1 Isoardi, Katherine Z. (2020-12). «Pregabalin poisoning and rising recreational use: a retrospective observational series» (en). British Journal of Clinical Pharmacology 86 (12): 2435–2440. DOI:10.1111/bcp.14348. ISSN 0306-5251. PMID 32374500.
- ↑ Nielsen, Visti Torbjørn (2023-04-24). «Case report: A comatose patient with pregabalin overdose successfully treated with continuous renal replacement therapy». Frontiers in Medicine 10. DOI:10.3389/fmed.2023.1125653. ISSN 2296-858X. PMID 37168262.
- ↑ Bouchard, Josée (2022-01). «Extracorporeal Treatment for Gabapentin and Pregabalin Poisoning: Systematic Review and Recommendations From the EXTRIP Workgroup» (en). American Journal of Kidney Diseases 79 (1): 88–104. DOI:10.1053/j.ajkd.2021.06.027.
- ↑ Ishikawa, Hayahito (2021-09). «Pregabalin withdrawal in patients without psychiatric disorders taking a regular dose of pregabalin: A case series and literature review» (en). Neuropsychopharmacology Reports 41 (3): 434–439. DOI:10.1002/npr2.12195. ISSN 2574-173X. PMID 34382380.
- ↑ Szalavitz, Maia (2021-01). «Drug dependence is not addiction—and it matters» (en). Annals of Medicine 53 (1): 1989–1992. DOI:10.1080/07853890.2021.1995623. ISSN 0785-3890. PMID 34751058.
- ↑ 127,0 127,1 Servais, Louise (2023-07-12). «Misuse of Pregabalin: a qualitative study from a patient’s perspective» (en). BMC Public Health 23 (1). DOI:10.1186/s12889-023-16051-6. ISSN 1471-2458. PMID 37438829.
- ↑ Schjerning, Ole (2016-01). «Abuse Potential of Pregabalin: A Systematic Review» (en). CNS Drugs 30 (1): 9–25. DOI:10.1007/s40263-015-0303-6. ISSN 1172-7047.
- ↑ 129,0 129,1 Evoy, Kirk E. (2021-01). «Abuse and Misuse of Pregabalin and Gabapentin: A Systematic Review Update» (en). Drugs 81 (1): 125–156. DOI:10.1007/s40265-020-01432-7. ISSN 0012-6667.
- ↑ 130,0 130,1 Schifano, Fabrizio (2019-05). «Pregabalin: A range of misuse‐related unanswered questions» (en). CNS Neuroscience & Therapeutics 25 (5): 659–660. DOI:10.1111/cns.13115. ISSN 1755-5930. PMID 30834646.
- ↑ Pregabalin misuse: Rising deaths linked to prescription drugen-GB. www.bbc.com (2024-09-11). Проверено 18 февраля 2026.
- ↑ Lyrica (pregabalin) dosing, indications, interactions, adverse effects, and more. reference.medscape.com. Проверено 17 февраля 2026.
- ↑ 133,0 133,1 ПРЕГАБАЛІН (PREGABALINUM) | Активна речовинаукр.. compendium.com.ua. Проверено 17 февраля 2026.
- ↑ 134,0 134,1 Зависимость от прегабалина («лирика»): обзор литературы и собственные клинические наблюдения. Архивировано из первоисточника 10 січня 2017. Проверено 17 листопада 2016.
- ↑ McNamara S, Stokes S, Kilduff R, Shine A (Листопад-Грудень 2015). «Pregabalin Abuse amongst Opioid Substitution Treatment Patients». Ir Med J 108 (10): 309-10. PMID 26817289. англ.
- ↑ Millar J, Sadasivan S, Weatherup N, Lutton S (Серпень 2013). «Lyrica nights–recreational pregabalin abuse in an urban emergency department». Emerg Med J 30: 874. DOI:10.1136/emermed-2013-203113.20. Проверено 18 листопада 2016. англ.
- ↑ Как сходит с ума Россия/Часть 9. Правда о «Лирике» (20 июля 2015) Архівована копія. Архивировано из первоисточника 18 ноября 2016. Проверено 17 ноября 2016.
- ↑ Lyrica Prescribing Information 2023 Архивировано из первоисточника 13 серпня 2017. англ.
- ↑ Drug Enforcement Administration, Department of Justice (Липень 2005). «Schedules of controlled substances: placement of pregabalin into schedule V. Final rule». Federal register 70 (144): 43633–5. PMID 16050051. Проверено 2012-01-22. англ.
- ↑ Beau, Anna-Belle (2025-07). «Systematic review of gabapentinoid use during pregnancy and its impact on pregnancy and childhood outcomes: A ConcePTION study» (en). Therapies 80 (4): 378–416. DOI:10.1016/j.therap.2024.10.049.
- ↑ Patorno, Elisabetta (2017-05-23). «Pregabalin use early in pregnancy and the risk of major congenital malformations» (en). Neurology 88 (21): 2020–2025. DOI:10.1212/WNL.0000000000003959. ISSN 0028-3878.
- ↑ Dudukina, Elena (2023-07). «Prenatal exposure to pregabalin, birth outcomes and neurodevelopment – a population-based cohort study in four Nordic countries» (en). Drug Safety 46 (7): 661–675. DOI:10.1007/s40264-023-01307-2. ISSN 0114-5916. PMID 37099261.
- ↑ Atzenhoffer, Marina (2025-09). «The use of pregabalin in early pregnancy and major congenital malformations: A systematic review and meta-analysis» (en). Reproductive Toxicology 136: 108958. DOI:10.1016/j.reprotox.2025.108958.
- ↑ Pregabalin and risks in pregnancyангл.. GOV.UK. Проверено 15 февраля 2026.
- ↑ Avoid prescribing pregabalin in pregnancy if possibleангл.. Therapeutic Goods Adminisstration. Проверено 19 лютого 2026.
- ↑ «Pregabalin», National Institute of Child Health and Human Development, 2006, PMID 30000881, <http://www.ncbi.nlm.nih.gov/books/NBK501821/>. Проверено 16 февраля 2026.
- ↑ Lockwood, Peter A. (2016-08). «The Pharmacokinetics of Pregabalin in Breast Milk, Plasma, and Urine of Healthy Postpartum Women» (en). Journal of Human Lactation 32 (3): NP1–NP8. DOI:10.1177/0890334415626148. ISSN 0890-3344.
- ↑ Chan, Phylinda L. S. (2021-07). «Pregabalin Population Pharmacokinetic and Exposure‐Response Analyses for Focal Onset Seizures in Children (4–16 years) and Adults, to Support Dose Recommendations in Children» (en). Clinical Pharmacology & Therapeutics 110 (1): 132–140. DOI:10.1002/cpt.2132. ISSN 0009-9236. PMID 33280106.
- ↑ Raouf, Mena (2017-01-27). «Rational dosing of gabapentin and pregabalin in chronic kidney disease» (English). Journal of Pain Research 10: 275–278. DOI:10.2147/JPR.S130942.
- ↑ Semel, David (2010-12). «Evaluation of the safety and efficacy of pregabalin in older patients with neuropathic pain: results from a pooled analysis of 11 clinical studies» (en). BMC Family Practice 11 (1). DOI:10.1186/1471-2296-11-85. ISSN 1471-2296. PMID 21054853.
- ↑ Kato, Hiroshi (2015-12). «A retrospective study to identify risk factors for somnolence and dizziness in patients treated with pregabalin» (en). Journal of Pharmaceutical Health Care and Sciences 1 (1). DOI:10.1186/s40780-015-0022-7. ISSN 2055-0294. PMID 26819733.
- ↑ Park, Elizabeth E. (2025-08-01). «Initiation of Pregabalin vs Gabapentin and Development of Heart Failure» (en). JAMA Network Open 8 (8): e2524451. DOI:10.1001/jamanetworkopen.2025.24451. ISSN 2574-3805. PMID 40748640.
- ↑ Kanbayashi, Yuko (2014-01). «Factors Predicting Adverse Events Associated with Pregabalin Administered for Neuropathic Pain Relief» (en). Pain Research and Management 19 (6). DOI:10.1155/2014/280549. ISSN 1203-6765. PMID 24945288.
- ↑ Елизавета Королева «Не откупятся»: три препарата приравняли к наркотикам (01.12.2019, 11:32). Архивировано из первоисточника 3 ноября 2020. Проверено 30 октября 2020.
- ↑ Статья 234 Уголовного кодекса Российской Федерации «Незаконный оборот сильнодействующих или ядовитых веществ в целях сбыта»рус.. Архивировано из первоисточника 26 мая 2021. Проверено 6 мая 2020.
- ↑ Постановление Правительства РФ от 29.12.2007 № 964 «Об утверждении списков сильнодействующих и ядовитых веществ для целей статьи 234 и других статей Уголовного кодекса Российской Федерации, а также крупного размера сильнодействующих веществ для целей статьи 234 Уголовного кодекса Российской Федерации». base.garant.ru. Архивировано из первоисточника 12 ноября 2015. Проверено 6 мая 2020.
- ↑ Про затвердження переліку наркотичних засобів, психотропних речовин і прекурсорівукр.. Офіційний вебпортал парламенту України. Проверено 17 февраля 2026.
- ↑ Schedules of Controlled Substances: Placement of Pregabalin Into Schedule Vангл.. Federal Register (2005-07-28). Проверено 17 февраля 2026.
- ↑ Pregabalin (Lyrica), gabapentin (Neurontin) and risk of abuse and dependence: new scheduling requirements from 1 Aprilангл.. GOV.UK. Проверено 17 февраля 2026.
- ↑ Actualité - Prégabaline (Lyrica et génériques) : modification des conditions de prescription et délivrance pour limiter le mésusageфр.. ANSM. Проверено 17 февраля 2026.
Литература[править]
- Jie Jack Li Blockbuster Drugs: The Rise and Decline of the Pharmaceutical Industry. — New York: Oxford University Press, 2014. — P. 238. — ISBN 978-0199737680.
Документы[править]
- Поспелова, Е. А. Инструкция по медицинскому применению лекарственного препарата Прегабалин : ЛП-004100-250117 / ООО «Изварино Фарма». — Министерство здравоохранения Российской Федерации, 2017. — 25 января. — 13 с.
- Регистрационное удостоверение ЛП-004100рус.. Минздрав РФ (2017-01-25).
- Реестровая запись ФС-000532рус.. Минздрав РФ (2013-03-29).
 | Одним из источников, использованных при создании данной статьи, является статья из википроекта «Руниверсалис» («Руни», руни.рф) под названием «Прегабалин», расположенная по адресу:
Материал указанной статьи полностью или частично использован в Циклопедии по лицензии CC BY-SA. Всем участникам Руниверсалиса предлагается прочитать «Обращение к участникам Руниверсалиса» основателя Циклопедии и «Почему Циклопедия?». |
|---|